Ce rapport rédigé par l'équipe télésanté d'Alcatel est une mise à jour
des éléments d’état de l’art détaillés dans l’annexe technique initiale et qui ont été
publiés par ailleurs, et ceci
dès le début du projet. Seront explorés les projets et initiatives relevant du
domaine de la télé-auscultation, ainsi que les outils d’analyse et de
traitement des sons d’auscultation antérieurs au projet STETAU. Ce rapport a été rédigé début
2007, pour être remis à la DGE (Direction Générale des Entreprises, financeur du
projet STETAU dans le cadre du Pôle de Compétitivité Innovations Thérapeutiques.)
La date de diffusion de ce document explique la raison pour laquelle les
articles mentionnés et ou étudiés sont antérieurs à 2006.
La valeur scientifique
des résultats sera corrélée avec les progrès et développements envisagés dans
le cadre de STETAU pour une mise en exergue de la valeur technique des
résultats du projet.
1.3 Définition des marqueurs - sémiologie
1.3.1 Définition des termes pour les applications liées aux sons respiratoires
Réf: A.R.A Sovijari,F. Dalmasso, J. vanderschoot, L.P Malmberg, G. Righini, S.A.T
Stoneman, “Definition of terms for applications of respiratory sounds”, European
Respiratory Journal, 2000.
Cet article propose une définition
de 162 termes utilises couramment dans le “Computerized Respiratory Sound
Analysis” (CORSA).
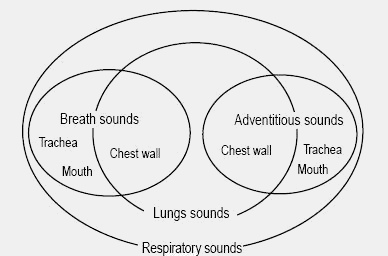
Figure 1: relation entre les termes sons respiratoires, sons parasites, sons pulmonaires, et sons respiratoires.
Parmi les 162 termes définis, nous avons choisi d’en expliciter quelques-uns ici:
Les sons:
- Sons pathologiques (adventitious sound): il s’agit de sons respiratoires additionnels,
surimposé sur les sons respiratoires. Ils peuvent être continus (sibilants) ou
discontinus (crépitants). Certains (comme les squawks) possèdent des
caractéristiques des deux. La présence de tels sons est un indicateur de
désordres pulmonaires;
- Sons respiratoires (breath sound): ils incluent les sons
pathologiques enregistrés au niveau de la trachée, des poumons ou de la bouche. Leur
génération est liée au flux d’air dans le système respiratoire. Acoustiquement,
ils sont caractérisés par un large spectre de bruit avec un fréquence moyenne
dépendant du point d’auscultation
- Son bronchique (bronchial sound): ce terme est utilisé dans deux acceptions:
1) des sons respiratoires normaux sont détectés dans la partie antérieure haute des
poumons. Leur intensité est a peu près identique durant la phase d’inspiration
et d’expiration,
2) des sons respiratoires anormaux sont détectés dans la partie
postérieur des poumons; ils contiennent des composantes de haute
fréquence et une intensité plus élevé que les sons respiratoires normaux
enregistrés au même point. Le passage de sons normal à son pathologique est dû
à des désordres pulmonaires. L’utilisation de ce terme n’est donc pas
recommandée à cause de la confusion possible.
- Sons pulmonaires (lung sound): il s’agit de tous les sons enregistrés au niveau du
thorax, qui incluent les sons de respiration normale, et les sons pathologiques.
- Sons musculaires (muscle sound): ces sons sont générés par la contraction musculaire.
Ils ont généralement une fréquence faible (20Hz) et une faible intensité.
L’amplitude et la fréquence des sons sont liés à la force de contraction.
- Son respiratoire normal (normal breath sound): les sons respiratoires sont détectés
1) sur le thorax; ils sont caractérisés par une faible fréquence de bruit pendant l’inspiration,
et très audibles pendant l’expiration,
2)au niveau de la trachée&; ils sont caractérisés par un large spectre de bruit (i.e. contenant
des composantes hautes fréquence), ils sont audibles à la fois durant la phase d’inspiration et celle d’expiration
- Son pleural de friction (pleural friction sound): des gros crépitants qui résultent de frottement pleuro
pariétal et viscéral. Leur présence indique la présence d’une inflammation au niveau pleural.
- Sons respiratoires ( respiratory sounds): tous les sons, cela inclue les sons respiratoires,
les sons pathologiques, les sons de toux, ronflement, éternuements, et sons musculaires.
Les sons vocaux émis durant la respiration ne sont pas inclus dans les sons respiratoires.
Les marqueurs connus
- Crépitant (crackle):ces sons pathologiques, discontinus, explosifs apparaissent généralement dans la phase
d’inspiration. Ils sont caractérisés par leur forme d’onde, leur durée et leur position dans le cycle respiratoire.
Un crépitant peut être classifié sur la base de sa durée total comme étant un crépitant fin (si sa durée est courte)
ou gros (si sa durée est longue). L’apparition de crépitants révèle généralement des pathologies du tissu pulmonaire
ou des voies de conduction.
- Gros crépitant (coarse crackle): crépitant avec un faible gradient, une forte amplitude et une durée longue:
2CD > 10ms.
- Crépitant fin (fine crackle): crépitant pàlus aigu, avec une faible amplitude et une durée courte: 2CD < 10ms.
- Toux (cough): il s’agit d’un réflexe respiratoire caractérisé par une soudaine expulsion d’air d’une
grande vélocité, accompagné de sons transitoires de tonalité et d’intensité variable. La toux est causée par une irritation
des voies de conduction. Une simple toux consiste en une phase inspiratoire suivie d’un effort expiratoire avec fermeture de la
glotte; cette phase est suivie d’une soudaine réouverture de la glotte avec une rapide expiration du flux d’air.
Une toux chronique indique la présence d’une pathologie des voies respiratoires ou des désordres du tissu pulmonaire.
- Son de toux (cough sound): les sons transitoires induits par les reflexes de toux ont une fréquence comprise
entre 50 et 3000Hz. Les caractéristiques de ces sons varient en fonction de la pathologie pulmonaire. Ainsi, les sons
de toux qui contiennent des sibilants sont typiquement des cas d’asthme.
- Rhonchis (rhonchus): il s’agit d’un sibilant grave, contenant des formes d’ondes périodiques avec une durée >
100ms et une fréquence <300Hz. Les rhonchis peuvent entre autres être trouvé chez les patients présentant des sécrétions
ou des rétrécissements des voies aériennes.
- Ronflement (snoring sound): il s’agit de bruits respiratoires de basse fréquence, avec des composantes périodiques
(fréquence fondamentale entre 30 et 250Hz). Ils sont en général détectés pendant la phase de sommeil, et sont induits par des
vibrations anormales dans les parois ou oropharynx. En règle générale, ils sont inspiratoires; de faibles composantes expiratoires
peuvent apparaître chez les patients atteints d'apnée du sommeil.
- Râle, criaillement (squawk): ces sons inspiratoires pathologiques sont relativement courts, et présentent un caractère
musical. Ils sont occasionnellement trouvés chez les patients atteints de désordres pulmonaires interstitiels. Acoustiquement,
leur forme d’onde ressemble à de courts sibilants, et ils sont souvent précédés de crépitants. La durée des squawk varie entre
50 et 400ms.
- Stridor (stridor): ce son fort, de basse fréquence, trouve son origine dans le larynx ou la trachée. Il apparaît
souvent durant l’inspiration. Il peut être audible au niveau de la bouche, de la trachée et des poumons. Les stridors peuvent
apparaître dans les toux aspirantes ou les sténoses laryngales ou trachéales.
- Sibilants (wheeze): ce son pathologique, continu présente un caractère musical. Acoustiquement, il est caractérisé
par une forme d’onde avec une fréquence fondamentale généralement supérieure à 100Hz et une durée supérieure à 100ms.
De plus, le son doit inclure au moins 10 vibrations successives. Les sibilants sont généralement associés à l’obstruction
des voies aériennes. Les sibilants qui ne comportent qu'une fréquence fondamentale, sont dits monophoniques. S’ils ont
plusieurs fréquences fondamentales, il sont dits polyphoniques.
Les méthodes d’affichage:
- Le phonopneumogramme (phonopneumogram): il s'agit de la représentation temporelle des bruits pulmonaires et
du flux d'air
- Sonogramme (sonogram):Un sonagramme, ou sonogramme, est un mode de représentation en analyse spectrale
C'est l'image d'un signal dans une représentation fréquence-intensité, en fonction du temps. Le temps est porté en abscisse,
la fréquence en ordonnée et l'intensité de chaque composante est représentée par la couleur, la noirceur ou l'épaisseur de
la trace correspondante. Un terme plus commun dans le traitement du signal est spectrogramme.
1.3.2 Etat de l’art: Sons respiratoires, progresser au-delà du stéthoscope
[28] H.Pasterkamp, S.S Kraman, G.R Wodicka,” Respiratory sounds, advances beyond the
stethoscope”, American Journal of Respiratory and critical care medicine, Vol.156, 1997.
Les sons à la surface du corps peuvent être mesurés de deux manières:
- à l’aide d’un stéthoscope acoustique (celui qu'utilise votre médecin). L’amplification des basses fréquences est appréciée par les cardiologues;
l’auscultation pulmonaire quant à elle pourrait bénéficier d’une restitution plus fidèle des sons que ce que fournissent les
stéthoscopes actuels.
- à l’aide de capteurs pour l’enregistrement des sons pulmonaires. Deux types de transducteurs sont communément utilisés:
le microphone électret et l’accéléromètre.
La qualité de la restitution du son dépend de différents facteurs ou caractéristiques:
- la réponse acoustique du stéthoscope,
- la typologie des sons, la présence ou non pathologie),
- la nature hétérogène des milieux traversés (os, muscles, peau,…)
- les sons thoraciques sont plus faibles en amplitude que les sons trachéaux
On peut catégoriser des sons respiratoires de la façon suivante:
| |
Sons respiratoires |
Mécanisme |
Origine |
Acoustique |
Pertinence |
| Sons basiques |
Son pulmonaire normal |
Flux turbulents, tourbillons, mécanismes inconnus |
Voies aériennes centrales (expiration), lobar à segmentaires (inspiration) |
Filtrage passe bas (entre 100 et 1000Hz ) |
Ventilation locale, dimension des voies aériennes |
| Son trachéal normal |
Flux turbulents, affecte le flux des voies aériennes périphériques |
Pharynx, larynx, trachée, voies aériennes larges |
Bruit avec résonnances(entre 100 et 3000 Hz) |
Configuration des voies aériennes hautes |
| Sons avancés |
Silibants |
Flux turbulent |
Voies aériennes basses et centrales |
Sinusoïde (environ entre 100 et 1000Hz; durée typique > 80ms) |
Obstruction des voies aériennes, limitation du flux |
| Rhonchis |
Rupture de muquosités, vibrations de la colonne d'air |
Voies aériennes larges |
Séries de sinusoïdes (typiquement <300Hz et d’une durée > 100ms) |
Sécrétions, repliement anormal des voies aériennes |
| Crépitants |
Stress-relaxation de la colonne d'air |
Voies aériennes basses et centrales |
Déflexion ondulaire rapide (durée typiquement < 20ms) |
Fermeture des voies aériennes, sécrétions |
1.3.3 Etude des sons respiratoires chez les enfants en bas âge
[31] H.E. Helphick, P. Sherlock, G. Foxall, E.J Simpson, N.A Shiell, R.A Primhak, M.L
Everard, “Survey of respiratory sounds in infants”, BMJJ Journal, July 2005.
L’objectif de l’étude éatit de mieux comprendre la terminologie utilisée par les parents pour décrire les sons
de leurs enfants. La méthode utilisée fut une interview des parents. Le questionnaire proposait un choix entre sibilants,
ruttle (je n'ai pas trouvé de traduction pour ce terme), et stridor. Lors de l’enquête le terme le
plus communément utilisé était «sibilant» à 59%. A la fin de l’étude, seuls 36% des parents utilisaient encore «sibilant», et le terme
«ruttle» était utilisé deux fois plus que précédemment. Cette étude met en lumière le niveau d’infaisabilité de l’utilisation
du terme «sibilants». Bon, je ne vois pas trop l'intérêt de cette étude, à part obtenir des finacements à des universitaires.
1.3.4 Conditions environnementales et manœuvres respiratoires pour l’enregistrement de sons respiratoires
[46] M. Rossi, A.R.A Sovijarvi, P. Piirila, L. Vannuccini, F. Dalmasso,
J. Vanderschoot, Environmental and subject conditions and breathing
manœuvres for respiratory sound recordings », ERS Journals,2000.
Cet article préconise les recommandations relatives aux conditions expérimentales nécessaires à l’enregistrement de sons respiratoires.
Les conditions expérimentales optimales et les procédures dépendent du type de sons que l’on désire enregistrer
(souffles, toux, ronflements), des indications pour l’enregistrement (diagnostic, évaluation d’une
thérapie, monitoring), de l’âge du sujet (bébé, enfant, adulte), et de la méthode d’enregistrement (champ libre, microphone endobronchial).
Les conditions environnementales recommandées dans l’article sont les suivantes:
- bruit ambiant:il est préférable qu’il soit inférieur à 45dBa (Accoustiques) et 60dB (linéaire). Il doit être le plus
faible possible. De plus, il faut prendre en compte les sons du flux d’air à travers le transducteur
- sons non-respiratoires du sujet: là encore, il convient de minimiser ces sons parasites, y
compris les sons vocaux
- autres conditions environementales: la salle doit être confortable en termes de température, humidité, luminosité,
et ventilation
Pour ce qui est du sujet et des procédures, l’auteur recommande:
- préparation du sujet: les recommandations sont les même que pour les ERS (European Respiratory Society)
des tests des fonctions pulmonaires
- position du corps: la position assise est recommandée pour les enregistrements courts; pour les enregistrements longs
la position couchée est préférable.
- position du microphone: plusieurs positions sont possibles, que ce soit pour la trachée ou sur le thorax
- manouvres respiratoires pendant l’enregistrement: respirations
périodiques, 7 à 10 cycles, avec un pic inspiratoire et un pic expiratoire.
2 Médecine à distance
Les techniques de médecine à distance ne sont pas nouvelles. La première approche de ces questions date de
1945 avec la mise en place pour les navires de procédures destinées à prodiguer des soins par radio puis, par télécopie.
Une première expérience de télémédecine destinée à la lecture par VHF d'électrocardiogrammes
installés dans des ambulances a été conduite en collaboration avec Marcel Dassault en 1966.
Les outils disponibles aujourd'hui vont permettre dans certains domaines un développement très rapide
de l'usage d'Internet à des fins de consultation médicale car les gains pour médecins comme pour les patients sont
évidents à la fois en termes de santé et d'économie. C'est particulièrement vrai pour l'urgence, le suivi de la grossesse
en milieu rural ou la médecine pénitentiaire.
2.1 Les outils de mesure
Pour bien comprendre les potentialités de la
télémédecine, il est indispensable d'examiner le matériel disponible.
2.1.1 Les stations de télémédecine
Nous prenons l’exemple de l'Université du Texas qui a commencé son premier projet de télémédecine en 1989.
Il s'agissait de relier les quatre campus de l'université entre eux, pour des téléconférences.
Puis, l'idée d'apporter une aide médicale par cette voie, aux zones rurales éloignées a germé, et en 1990 a eu lieu la 1ère
téléconsultation entre un patient à Alpine, et un médecin à Lubbock. De 1990 à 1993, TTUHSC a développé un système portatif de
Télémédecine appelé " Teledoc ". Depuis 1993, plus de 5000 téléconsultations ont été conduites. Elles ont concerné
des prisonniers et des personnes habitant dans des zones rurales éloignées.
Ces téléconsultations ont fait appels aux technologies suivantes:
- orthopédie
- chirurgie générale
- urologie
- gastro-entérologie
- psychologie, psychiatrie
- neurologie
- pédiatrie
Le matériel et la technologie utilisés dans les deux entités de téléconsultation (chez le patient aussi et chez le médecin)
jouent un rôle primordial pour un bon diagnostic. La connexion est établie par le médecin grâce à un PC. Pour s'assurer la
confidentialité de la consultation, les données sont cryptées, et le réseau est privé.
- Chez le médecin: le médecin visualise le patient sur plusieurs écrans larges de façon à ce qu'il puisse
interpréter correctement les images qui lui parviennent. Il a la possibilité
d'enregistrer la téléconsultation grâce à un magnétoscope, mais il le fait
rarement.Il possède aussi un fax pour recevoir tous les documents que le
patient jugera utile de lui faire parvenir et qui pourront constituer son
dossier médical.
Chez le patient: Une première caméra (caméra principale) filme la salle du patient dans sa
globalité. Une deuxième caméra (caméra auxiliaire) montée sur trépied,
contrôlable par télécommande, permet de filmer le patient de plus près. Enfin,
une troisième caméra " médicale " permet au médecin de
visualiser des zones spécifiques du patient (oreilles, gorge, nez, etc.) Un
stéthoscope électronique est aussi à la disposition du médecin, dans la salle
du patient. Celui-ci est analogique. Pour permettre la transmission vers le
médecin, l'acoustique est alors numérisée puis envoyée sur le réseau RNIS.
Pour transmettre au médecin
ses documents personnels, le patient dispose d'un fax classique, et d'un
" appareil de photo de document ", sorte de scanner pour
les radios médicales ou autres...
La station comprend un chariot comportant tous les éléments informatiques standards pour faire de la vidéoconférence.
Le système fonctionne sous Windows
L'échange entre médecin et
patient sera donc visuel, auditif et même textuel: le logiciel permet
l'annotation d'images tels que radios, EEG ou même documents papier scannés.
Ainsi, le médecin va pouvoir mieux expliquer à son patient ces documents.
Pour l'auscultation du malade, on peut rajouter à ce
système de nombreux appareils spécialisés:
- confidentialité: lors de
l'installation du logiciel, un numéro de série puis un nom d'utilisateur et un
mot de passe pour l'accès au site Web sont attribués à l'utilisateur. Le
logiciel existe en différents niveaux de sécurité: utilisateur classique,
fréquent ou administrateur. Les mises
à jour téléchargeables depuis le site Web sont compressées, cryptées et
protégées par un mot de passe.
- moyens de communication: la communication patient/médecin est bidirectionnelle via un système de
vidéoconférence utilisant le téléphone classique. De
multiples opérations peuvent être contrôlées à distance par le médecin (image,
appel, état de veille, etc.).
 - fichiers électroniques des patients: toutes les
données concernant un patient sont datées, enregistrées dans une base de
données sécurisée, et peuvent être consultées ou imprimées à tout moment. Ce sont
des fichiers textes, graphiques, ou sonores. On peut
capturer jusqu'à 50 images (localement ou à distance). Le médecin
et le patient peuvent annoter les images, et effacer le commentaire à tout moment. Les images
capturées par la caméra médicale (FDA approved) sont d'une excellente qualité
pour un diagnostic.
- fichiers électroniques des patients: toutes les
données concernant un patient sont datées, enregistrées dans une base de
données sécurisée, et peuvent être consultées ou imprimées à tout moment. Ce sont
des fichiers textes, graphiques, ou sonores. On peut
capturer jusqu'à 50 images (localement ou à distance). Le médecin
et le patient peuvent annoter les images, et effacer le commentaire à tout moment. Les images
capturées par la caméra médicale (FDA approved) sont d'une excellente qualité
pour un diagnostic.
- Interface: l'interface du «HCV imaging» est composée de 3 fenêtres: la fenêtre
pour les images spéciales telles que celle obtenues grâce à la caméra médicale, la fenêtre
de la liaison vidéo, on y voit le médecin et le patient. et la fenêtre
des données (date, état civil, commentaires, enregistrements divers
(stéthoscope, pression sanguine, etc.) et bien entendu
" commencer " ou " arrêter " la
vidéoconférence.
Les appareils médicaux supplémentaires peuvent
considérablement améliorer le diagnostic du médecin. Logiciels et matériels
sont compatibles avec:
- un appareil qui mesure le taux de glucose dans le sang,
- le stéthoscope et sa carte téléphonique; les données capturées peuvent aussi être envoyées par email,
- la caméra médicale pour examiner le nez, les oreilles et la gorge,
- le microscope et sa caméra haute résolution,
- l'ophtalmoscope pour examiner la rétine et le fond de l'oeil,
- la caméra dermatologique. Il faut noter que la dermatologie constitue l'une des spécialités le mieux adaptée à la télémédecine,
- l'écho doppler pulsé portable (ultrasons),
- le spiromètre: cet appareil mesure la capacité pulmonaire,
- l'enregistreur de paramètres vitaux: cet appareil mesure la température, la pression sanguine, etc,
- la caméra et une source de lumière pour des images de meilleure qualité
Le retour d'expérience enregistré au Texas montre que ces stations permettent d'éviter
un examen physique du patient dans 60% des cas. Elles s'avèrent en termes de qualité des soins particulièrement adaptés à la
dermatologie et à la psychiatrie.
2.1.2 La télé-imagerie
La téléconsultation s'appuie
beaucoup sur le transfert d'images médicales. La télé-imagerie médicale est la
transmission d'images numériques entre deux sites distants dans un but
d'interprétation et de consultation. Elle fait partie intégrante de la
télémédecine et concerne des spécialités diverses telles que la radiologie,
l'échographie, l'anatomopathologie ou l'endoscopie.
La téléimagerie médicale dépend de facteurs purement technologiques et de facteurs associés:
Facteurs technologiques: les images numériques sont générées soit par l'imageur
soit à partir d'un film. Toutes les modalités d'imagerie proposent aujourd'hui
des imageurs numériques, de la radiologie conventionnelle aux ultrasons, mais
il existe encore de nombreux systèmes produisant des films. Pour ceux-là, on
utilise un numériseur qui doit fournir une image numérique dont les critères
de qualité restent à définir. Par ailleurs, la transmission bénéficie des énormes progrès qui
permettent maintenant d'utiliser soit les lignes téléphoniques standards, soit
des lignes dédiées. Sauf dans le cas où des volumes très importants sont
nécessaires, les débits sont suffisants; le problème « n'est pas celui du haut débit mais du bon débit ».
Le haut débit n'est pas totalement indispensable à la transmission d'images
radiologiques, et surtout les techniques de compression qui sont en train
d'être développées permettront de plus en plus de s'affranchir de la nécessité
d'une liaison à haut débit. La réception des images doit se faire sur une console
offrant une qualité d'écran comparable à celle de l'expéditeur. Pour l'ensemble des étapes, il s'agit de vérifier
qu'autant sur le plan de la transmission que sur celui de la visualisation, le
système de téléimagerie médicale répond aux normes et en particulier à DICOM,
standard définissant le format informatique de l'image, adopté par tous les
constructeurs depuis 10 ans.
Facteurs associés: la sécurité est un élément majeur de la téléimagerie
médicale. Elle est conditionnée par des facteurs techniques - encryptage,
sécurisation des lignes - mais également par des facteurs organisationnels tels
que le contrôle d'accès. Les temps de transmissions
doivent être faibles même si les images représentent des volumes importants.
Pour réduire le volume d'une image, on utilise des algorithmes de compression
qui, lorsqu'ils ne dépassent pas 3, conservent l'intégralité des informations.
Pour des taux de compression supérieurs, il reste à préciser les critères
définissant la dégradation "acceptable" de la qualité de l'image.
Pour réduire le volume d'un examen la sélection est faite par l'expéditeur et
des protocoles spécifiques restent à établir; l'utilisation de ces techniques de compression relativise
l'intérêt du recours au haut débit. L'utilisation du système doit être simple :
ergonomie des consoles d'expédition et de réception et console proche et
accessible.
2.2 Le diagnostic
Le télédiagnostic peut s'effectuer de deux manières à partir d'une station
de télémédecine, avec le matériel décrit dans la section précédente où, par
l'intermédiaire d'un médecin qui a besoin de consulter un confrère Selon la
méthode utilisée les problèmes posés sont de nature très différentes.
2.2.1 Le télédiagnostic à partir d'une station de télémédecine
Il apparaît au vu de l'expérience américaine qu'avec la
qualité des matériels disponibles actuellement le recours à l'examen clinique
du patient peut être évité dans environ 60% des cas.
Ce type de consultation n'est pas autorisé en France
ou plus exactement, n'est pas considéré par l'Ordre des médecins et l'assurance
maladie comme une consultation médicale, pouvant donner lieu à l'établissement
d'une ordonnance. L'exemple du Texas avec plus de 100 000 consultations
sur les cinq dernières années montre que cette technique est au point. Or, la présence de médecin à tous les niveaux n'est pas
nécessairement indispensable ; cela est par exemple le cas des centres 15.
Un nouveau texte de loi est nécessaire pour pouvoir poser un diagnostic à distance car la télémédecine n'est ni reconnue
ni financée. En effet, au regard du code de déontologie, le diagnostic formulé par téléconsultation n'est pas valable;
alors que la lecture par exemple d'une échographie peut se faire à distance à condition toutefois
que l'acte soit exécuté par du personnel qualifié. La pratique des radiologues
qui, de plus en plus, interprètent à distance les radiologies effectuées par le
manipulateur, illustre la nécessité de faire évoluer cette règle, ne serait-ce
que pour mettre le droit et la pratique en harmonie.
D'autre part l'expérience montre qu'en psychiatrie ou en
dermatologie, par exemple, les stations de télémédecine permettent dans
certains cas, d'obtenir des résultats comparables à l'examen clinique classique
même s'il convient bien sûr de se garder de toute généralisation hâtive.
Le cas particulier de la psychiatrie doit être souligné, le fait de ne pas être en présence
d'une personne peut aider certains patients. Peut-être pourrions nous dans
cette spécialité qui enregistre un déficit très important de praticiens
reconnaître la validité du recours à cet outil, car il peut être mieux adapté à
certains patients que l'examen clinique habituel.
2.2.2 La télémédecine, outil d'assistance du médecin traitant.
Nous nous situons avec cette approche dans le cadre suivant:
un médecin ayant un doute pour porter un diagnostic fait appel à un confrère en
utilisant les moyens modernes de communication.
La télémédecine incluant le télédiagnostic, la téléconsultation et la
téléexpertise, est parfaitement reconnue par le Conseil ational de l'Ordre des
médecins; l'utilisation de la téléimagerie médicale répond à plusieurs
articles du code de déontologie médicale et doit être exercée dans le respect
des règles déontologiques, juridiques et réglementaires.
Les droits fondamentaux du patient doivent être respectés: droit à l'information et
recueil explicite de son consentement (décrets d'application de la loi du 4
mars 2002, droit à la qualité des soins, droit au secret et à la
confidentialité (loi du 6 janvier 1978 relative à l'informatique, aux fichiers,
aux libertés, directives européennes, code de déontologie médicale,
recommandations et délibérations de la CNIL
Les rôles et obligations des acteurs doivent être définis : médecin demandeur et
médecin référent, manipulateur, établissement de soins, fournisseur du système
de téléexpertise, etc.
La traçabilité et l'archivage devraient être réalisés chez le médecin expert et le
médecin demandeur.
Il n'existe à ce niveau aucun problème de déontologie dans la mesure où nous
entrons dans un cas prévu par les textes. La vraie difficulté est plutôt d'ordre
financier car rien n'est prévu pour la rémunération du
spécialiste appelé en renfort.
Dans les faits cette situation engendre un gaspillage
structurel des ressources de l'assurance maladie car le médecin généraliste
adresse le patient à un confrère spécialiste qui facture une consultation alors
qu'une assistance par téléconsultation permettrait de ne recourir qu'à un seul
examen.
Dans un certain nombre de cas simple, où il s'agit
d'interpréter un résultat, il est probable que le médecin pourrait adresser le
document à son confrère qui oralement ou par courriel pourrait lui répondre.
Cela ferait gagner du temps à tout le monde dans le cadre d'une relation placée
sous le contrôle d'un médecin.
Ce type d'organisation permettrait à des médecins
qui le souhaitent de s'organiser autrement (par exemple des spécialistes
pourraient travailler à leur domicile par téléconsultation). Il faciliterait la
synergie entre la médecine libérale et hospitalière en désengorgeant les
services de consultation externe des hôpitaux. Le problème est double :
financier et organisationnel.
C'est en l'état actuel des structures de la médecine
française avec des outils de diagnostic de ce type que la télémédecine pourrait
le mieux se développer.
Le recours à cette technique peut conduire à établir de
véritables co-diagnostics et des expériences ont d'ores et déjà été conduites
dans des lieux où il est difficile de se déplacer tel que les prisons.
Le télédiagnostic constitue certainement une des
réponses à la crise de la démographie médicale qui, dans certaines régions, est
aujourd'hui sensible.
L'exemple de la cancérologie à l'hôpital Rothschild
montre l'intérêt du recours à ces méthodes. Le service de chirurgie digestive
et générale et de gastroentérologie de l'hôpital Rothschild utilise la
visioconférence à deux fins:
- un téléstaff programmé une fois par quinzaine, pour examiner conjointement avec le
service d'oncologie de Saint-Antoine et de radiothérapie de Tenon les
protocoles thérapeutiques pour des patients atteints de cancer. La télémédecine
permet ainsi de reconstituer un fonctionnement de comité et une démarche
pluridisciplinaire, avec des spécialistes distants,
- 130 dossiers ont été examinés à fin 1998: 62 dossiers pour lesquels le protocole avait été déjà
élaboré par le service de chirurgie / gastroentérologie de Rothschild et était
proposé au téléstaff; 68 autres dossiers pour des demandes d'avis.
Une deuxième application consiste, pour des patients opérés à Rothschild et qui
doivent être ensuite hospitalisés dans un des deux autres établissements pour
un traitement complémentaire (par exemple une chimiothérapie), à organiser une
consultation conjointe par le biais de la télémédecine : le patient et le
chirurgien qui l'a opéré ont un échange par visioconférence avec le praticien
qui va prendre en charge le patient pour sa séquence thérapeutique suivante
dans l'hôpital distant. L'objectif visé est de montrer au patient, de manière
visible, que la continuité de ses soins est organisée, et de le rassurer. À la
fin 98, cette application avait concerné 15 patients.
La télémédecine ne permet pas seulement de substituer une
organisation (éventuellement plus économique) à une autre pour le même service: elle permet aussi d'augmenter
le champ des possibles, en l'occurrence
d'offrir des services dont le coût serait prohibitif sans ce moyen de
communication.
Cette réflexion n'est pas nouvelle : il est évident qu'au
rang des utilisations les plus évidentes de la télémédecine figure l'accès aux
soins pour des patients très isolés géographiquement, voire pour lesquels la
distance est infranchissable (navette spatiale, sous-marin, ...), et dans ce
cas l'enjeu de la télémédecine est bien de « faire quelque chose »
au lieu de « ne rien faire ». Mais ce que montre cette expérience,
c'est que l'augmentation du champ des possibles ne concerne pas seulement ces
situations extrêmes, mais aussi des situations plus banales, dans lesquelles un
service pourrait être offert matériellement mais est considéré comme trop
coûteux pour être pris en charge et n'est, dans les faits, pas disponibles.
2.2.3 Le télé encadrement
Le télé encadrement permet de développer la
multidisciplinarité, car il consiste à mettre en relations le détenteur du
savoir (par exemple le médecin spécialiste) et celui qui exécute l'acte
(médecin ou infirmière). Ce type de pratique peut être particulièrement
intéressant pour les personnes qui souffrent de pathologies multiples ou les
personnes âgées dépendantes qui peuvent difficilement se déplacer.
Dans un continent comme l'Afrique, où le nombre de
médecins spécialistes par habitants est limité, la télémédecine est une chance
indéniable, dans la mesure où elle permet de bénéficier des conseils de
médecins expérimentés sur des domaines particuliers (par exemple, le 29 octobre
2000, des opérations d'endoscopie ont été réalisées par télémédecine à
Yaoundé). Toutefois, l'absence de réseau à haut débit, l'instabilité et la
faiblesse des réseaux de télécommunication constituent une réelle entrave au
bon déroulement de ce type d'opération.
Il constitue
un facteur d'amélioration de la connaissance des médecins qui, sous la
direction et le contrôle d'un confrère « expert » peuvent prendre en
charge des pathologies qui leur étaient jusque là peu familières.
2.3 Robot auscultant à distance
Les robots "de
santé" arrivent dans les blocs opératoires et les services hospitaliers,
entre les mains des chirurgiens ou au chevet des patients. Plusieurs projets
mondiaux voient le jour depuis plusieurs années. En France, la réforme du DMP
(Dossier Médical Personnel) réveille les "foules" et stimule les
projets informatiques.
On peut citer l’exemple de la
télé-échographie robotisée développée par France Télécom, associant 3 établissements
hospitaliers (l'Institut Mutualiste Montsouris à Paris, le CHU de Nimes et la
clinique mutualiste de Ganges) où se trouvaient les patients examinés à
distance. Là,le robot n'a pas "forme humaine"; il assure un geste
"simple" médical
d'auscultation piloté par le médecin à distance. En France, deux programmes
de "robots chirurgicaux" sont aussi à l’essai. Zeus est déjà
largement utilisé. Plus récent, le système Da
Vinci qui comporte deux innovations
: un poignet artificiel et une caméra 3D. Derrière sa console, le chirurgien
fait virtuellement l’intervention avec de petites manettes.
3 Outils de capture du son auscultatoire
3.1 Le marché des stéthoscopes électroniques
cette étude est disponible à la rubrique stéthoscopes électroniques
3.2 Analyse automatique des sons pulmonaires de patients atteints de pneumonie
[35] R.LH Murphy MD, A. Vyshedskiy PhD, V.A Power-Charnitsky
MSc, D.S Bana MD, P.M Marinelli RN, A. Wong-Tse RN, R. Paciej, “Automated
lung sound analysis in patients with pneumonia”, Respiratory Care,
Vol.49, N°12, Dec.2004.
L’objectif de cette étude est
de diagnostiquer de façon objective les patients atteints de pneumonie dont les
sons pulmonaires sont significativement différents des sujets asymptomatiques.
Un analyseur
multi-chaines a été utilisé pour réaliser les mesures. Une quantification et
caractérisation automatique des sons pulmonaires, communément associés à la
reconnaissance de pneumonie, ont été utilisées pour générer un « score
acoustique pneumonique ».
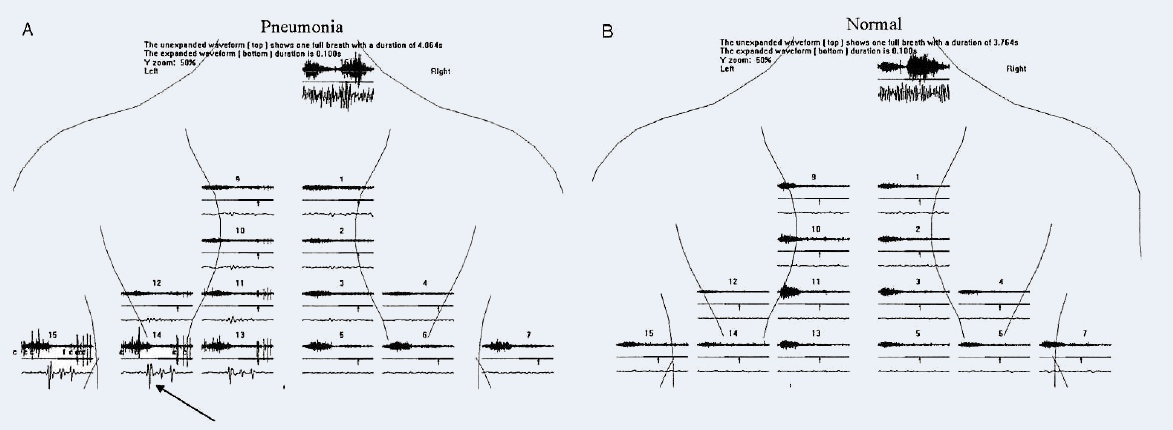 Le cas A représente un sujet atteint de pneumonie
au niveau du lobe inférieur gauche ; des crépitants ont été entendu au
dessus du lobe inférieur gauche.
Le cas A représente un sujet atteint de pneumonie
au niveau du lobe inférieur gauche ; des crépitants ont été entendu au
dessus du lobe inférieur gauche.
Le cas B représente un sujet
sain ; on ne détecte ni crépitant, ni sibilant. Le modèle temps /
fréquence est relativement uniforme d’un site à l’autre du thorax.
Par ailleurs, on peut noter
que le signal enregistré au niveau de la trachée est plus long et plus fort que
ceux du thorax.
L’étude
a montré que cet analyseur de sons pulmonaire est capable de détecter des
différences significatives entre les sons pulmonaires de patients atteints de
pneumonie et les patients ne présentant pas de symptômes. L’analyse informatique de sons pulmonaires
peut, par conséquent, fournir un support objectif pour le diagnostic de la
pneumonie, et cela, de manière totalement non invasive. De plus, ces
informations seront utiles pour l’enseignement au diagnostic de cette pathologie.
3.3 Numérisation des données relatives aux enregistrements de sons auscultatoires respiratoires
[37] B.M.G
Cheetham, G. Charbonneau, A. Giordano, P. Helisto, J. Vanderschoot, “Digitalization
of data for respiratory sound recordings”, European Respiratory Journal,
2000.
Les points importants relatifs à la numérisation des enregistrements des sons auscultatoires sont la
fréquence d’échantillonnage, le filtrage, la résolution analogique / numérique,
l’échelle d’entrée analogique/numérique, les procédures de tests et calibration.
L’article nous fournit un résumé des recommandations des auteurs:
- fréquence d’échantillonnage du son: généralement 11,025kHz, parfois 5,5125kHz, 22,05 kHz, 44,1kHz,
- filtre anti aliasing analogique,
- longueur des mots: 16 bits par canal, complément à deux, big endian
3.4 Capture et pré-traitement de sons respiratoires
[47] L. Vanuccini, J.E Earis, P. Helisto, B.M.G Cheetham, M. Rossi, A.R.A
Sovijarvi, J. Vanderschoot, “Capturing and preprocessing of respiratory
sounds”, ERS Journals, 2000.
Cet article contient une description détaillée de la partie analogique de la chaine
d’acquisition d’un son, avec utilisation de capteurs de type condensateurs ou
piézoélectriques
| Spécifications du capteur |
Réponse en fréquence |
Champs de fréquences uniformes. Déviation maximum acceptée : 6dB |
| Uniformité dynamique |
> 60dB |
|
| Sensibilité |
Doit être indépendante de la fréquence, pression statique, et de la direction du son |
|
| Rapport signal sur bruit |
>60dB (S = 1mV/Pa) |
|
| Caractéristiques directionelles |
Omnidirectionel |
|
| Couplage |
contact piezoelectrique |
|
| Condensateur couplé air |
Forme conique, profondeur 2,5-5mm, diamètre extérieur 10-25mm |
| Methodes de fixage |
Piezoelectrique |
Cercle adésif |
| Condensateur |
Ceinture élastique ou cercle adhésif |
| Interférence et bruit |
Acoustique |
Microphones protégés. Protection contre les vibrations mécaniques |
| Electromagnétique |
Protection paires torsadées ou cables coaxiaux |
| Amplification |
Réponse en fréquence |
Gain constant et phase linéaire dans la bande qui nous intéresse |
| Variations dynamiques |
> 60dB |
| Bruit |
Inférieur à celui introduit par le capteur |
| Fitrage passe haut |
|
Fréquence de coupure 60Hz, roll-off >18dB/octave, phase aussi linéaire que possible,
minimiser le repliement |
| Filtrage passe bas |
|
Fréquence de coupure en dessous de la plus hautre fréquence du signal, roll-off >
24dB/octave, minimiser le repliement |
3.5 Le stéthoscope : quelques investigations préliminaires
[53]P.D Welsby, G.Parry, D Smith, « The stethoscope : some
preliminary investigations », PMJ
Online, July 2006.
Les propriétés acoustiques des stéthoscopes Littmann Classic 11 SE ont été étudiées
en utilisant l’appareillage décrit sur la figure ci dessous.
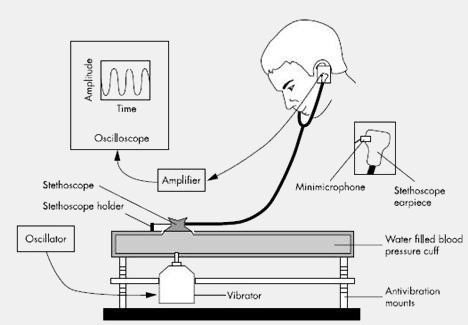 Il était nécessaire pour l’étude, de pouvoir fournir un signal d’entrée standard et
reproductible pour la cloche ou le pavillon du stéthoscope. Plusieurs méthodes
peuvent être appliquées pour définir les vibrations des poumons humains.
Il était nécessaire pour l’étude, de pouvoir fournir un signal d’entrée standard et
reproductible pour la cloche ou le pavillon du stéthoscope. Plusieurs méthodes
peuvent être appliquées pour définir les vibrations des poumons humains.
On peut conclure de l’étude que la cloche du stéthoscope fournit une meilleure
détection des sons respiratoires normaux, dans la mesure où la majorité de
l’énergie se situe dans les basses fréquences.
Par ailleurs, l’apprentissage dépend fortement de l’enseignement (livre lu ou de
enseignant), les recommandations sur l’utilisation de la cloche et du pavillon
variant d’un enseignent à l’autrE.
Le pavillon est capable de détecter les sons respiratoires normaux sans augmenter
les basses fréquences masquantes. Le pavillon peut ainsi être utilisé pour
caractériser et localiser faiblement à la fois les sons respiratoires normaux
et pathologiques.
En conclusion, l’article explique que l’’utilisation
de la cloche pour l’auscultation pulmonaire n’est donc pas recommandée, et ne
devrait pas être enseignée comme étant un mode préféré pour l’auscultation
pulmonaire.
3.6 Système informatique simple de mesure de d’analyse des sons auscultatoires pulmonaires
A simple computer-based measurement and analysis system of pulmonary auscultation sounds”,
Journal of Medical Systems, Vol.28,2004.
Il s’agit de l’étude d’un
système permettant de mesurer et analyser simplement les sons pulmonaires, en
utilisant un package logiciel DasyLAB.
L’acquisition du son est
réalisée à l’aide d’un micro électret. Le signal est ensuite amplifié et filtré par un
filtre passe haut afin de supprimer les bruits musculaire et cardiaque, puis
par un filtre passe bas à 2kHz afin d’empêcher le phénomène d’aliasing. Le
signal est ensuite échantillonné à 8kHz avec une résolution de 16 bits.
Le système présente des fonctionnalités suivantes:
- enregistrement numérique des sons captés par un stéthoscope électronique connecté à la carte sons d’un PC portable
- affichage de la représentation temporelle d’un son pulmonaire pour les différents points d’auscultation
- reproduction acoustique des sons pulmonaires
- édition et impression des courbes
- calcul de la FFT
- affichage du spectrogramme
Le système obtenu au final est un système de mesure non invasif, peu cher et modulaire (ce
qui permet une mise à jour logicielle et matérielle aisée).
3.7 Mesure de signaux respiratoires - influence du microphone
S.S
Kraman, G.R Wodicka, Y. Oh, H. Pasterkamp, “Measurement of respiratory acoustic signals. Effect of microphone air
cavity width, shape, and venting”, CHEST,
March 2007.
L’étude s’intéresse aux effets du type de microphone.
Un simple microphone électret a été utilisé pour les tests, avec une variété de membranes
plastiques. Le diamètre des chambres utilisé variait entre 5, 10 et 15mm. Les
spectres des sons inspiratoires obtenus ont été comparés. Les auteurs ont
également étudié la tendance qu’avaient certains percuteurs à transmettre le
bruit ambiant dans la chambre du microphone.
Les expérimentations fournissent les résultats suivants:
- la forme et le diamètre ont peut d’importance sur le spectre des sons pulmonaires qui sont inférieurs à 500Hz;
- de 500 à 1500Hz, un coupleur d’un diamètre de 5mm se montre sensiblement moins efficace qu’un coupleur de 10 ou 15mm;
- tous les coupleurs coniques fournissent environ 5 à 10 dB de plus que les coupleurs cylindriques;
- tous laissent plus ou moins passer le bruit ambiant
L’article conclue que le microphone électret optimal pour l’acquisition de sons pulmonaires est
composé d’un coupleur conique, d’un diamètre de 10 à 15mm.
4 Les outils d’analyse et de détection des marqueurs connus
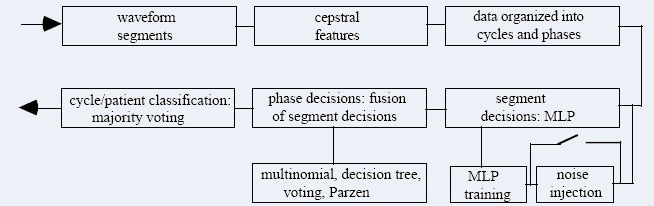
Deux études ont été menées dans le cadre du projet
ASAP afin de mettre aux points des algorithmes d'identification des phases
dans les sons respiratoires. Une étude théorique, menée par ULP/ENSPS/CNRS pour laquelle je n'ai pas eu la chance de voir une
réalisation pratique qui fonctionne. La seconde étude a été menée par notre équipe projet télésanté d'Alcatel. Cette étude a
conduit à une réalisation qui est décrite dans la rubrique "outil Alcatel";
3 algorithmes ont été validés: le premier identifie les cycles respiratoires, le second reconnait les crépitants et le
troisième identifie les sibillants. Les articles mentionnés ci-dessous décrivent des algorithmes différents, qui conduisent
à un taux de réussite plus ou moins bon.
4.1 Détection des phases inspiration /expiration
4.1.1 Deux étapes de classifications des sons respiratoires en phases d’inspiration / expiration
E.C
Guler, B. Shankur, Y.P Kahya, S. Raudys, “Two-stage classification of
respiratory sound patters”, Elsevier, 2003.
Le problème de la classification (phases inspiration / expiration) des sons respiratoires a été considéré en
prenant en compte leur cycle naturel et un nouveau schéma hiérarchique de
décision, basé sur la coopération des classificateurs. Les signaux
respiratoires de trois classes différentes (début, milieu, fin) sont
partitionnés en segments qui seront ensuite fusionnés pour former six
différentes phases du cycle respiratoire. Le cycle respiratoire a été décomposé
en six phases : début, milieu, fin d’inspiration, et début, milieu, fin
d’expiration.
Des classificateurs à perceptrons multicouche classent les segments paramétriques de chaque phase.
Chaque vecteur décision obtenu (qui correspond à chaque phase) est combiné à
l’aide d’une fonction combinatoire non linéaire. On obtient ainsi la décision finale pour chaque sujet.
De plus, de nouveaux schémas de régulations sont appliqués aux données pour stabiliser l’entrainement et la consultation.
Il existe deux difficultés majeures au développement d’un tel outil:
- les signaux respiratoires ne sont pas stationnaires à cause du changement de volume dans les poumons
- ces sons présentent une grande variabilité d'un sujet à l'autre due à l’âge, la masse,…et au sein même d'une
classe de sujets due au stade d’évolution de la pathologie.
Ainsi, un classifieur à deux phases a été proposé:
- la première phase se concentre sur les modèles temporels des waveforms
- la seconde phase se concentre les modèles de décision à six dimensions issu de la première phase.
La classification proposée pour être aisément appliquée à d’autres données biologiques telles que la pression sanguine, l’ECG, …
4.1.2 Caractérisation non linéaire multi-phase des sons respiratoires ( détection inspiration / expiration)
E.C
Guler, B. Shankur, Y.P Kahya, S. Raudys, ”Mutli-stage nonlinear cliassification of respiratory sounds”,
University of Istanbul, Vilnuis Institute of Mathematics.
On considére ici le problème de la reconnaissance en 3 classes (début, milieu, fin) des sons respiratoires, qui est basé sur des
décisions multi-phases. La méthode consiste à diviser les cycles respiratoires des patients en phases, et à classifier
chaque phase à l’aide d’un perceptron multicouches appelé phase expert.
Les décisions expertes sont ensuite combinées à un schéma de fusion de décisions
simulant ainsi une session de consultation.
La caractérisation statistique du processus évolue dans un cycle respiratoire. En effet, les signaux respiratoires
sont non stationnaires notamment à cause du changement du volume pulmonaire et du niveau de flux dans un cycle.
En résumé, cet article présente une étude de la classification des modèles de
cycles respiratoires basée sur la coopération de réseaux neuronaux. Le taux
moyen de bonnes classifications avoisine les 60% pour la phase experte sur
segments individuels. Le taux monte à 80% pour lorsque l’on utilise les schémas
de consultation, c’est-à-dire la fusion des décisions de classes fournies par
les phases experts.
Les résultats obtenus via les schémas de décision multi-phase sont prometteurs en
ce qui concerne le développement d’outils d’aide au diagnostic bon marché, non
invasif, basés sur l’auscultation.
4.1.3 Détection automatisée des phases de respiration par une moyenne acoustique
J.S
Chuah, Z.K Moussavi “Automated respiratory phase detection by acoustical
means”, University of Manitoba, Dept.
of Electrical and Computer Engineering.
Cette étude se focalise sur l’automatisation de la détection acoustique des phases respiratoires,
sans l’aide de mesure du débit d’air. L’algorithme utilise les enregistrements
acoustiques de la trachée et des poumons.
La détection des phases
respiratoires de façon acoustique simplifie le dispositif expérimental et
fournit un timing précis des souffles. Basés sur ces résultats, les signaux
pulmonaires peuvent être utilisés pour détecter les pics dans les phases
d’inspiration.
La moyenne de la puissance
spectrale pulmonaire est utilisée pour détecter les phases de respiration,
alors que la moyenne de la puissance spectrale trachéale est utilisée pour
déterminer le début des respirations.
4.2 Détection des crépitants
4.2.1 Simulation de la détection auditive de crépitants dans les sons respiratoires
H.Kiyokawa,
M. Greenberg, K. Shirota, H. Pasterkamp, “Auditory detection of stimulated
crackles in breath sounds”, Chest- the cardiopulmonary and critical
journal, 2006.
Cette étude consiste à tester
la capacité de l’oreille humaine à percevoir des crépitants; le test est réalisé
en superposant des “clics” artificiels aux enregistrements de sons
respiratoires. Les sons sont ensuite écoutés par des médecins pour déterminer
s’ils parviennent ou non à identifier les crépitants.
La méthode utilisée est la suivante : les crépitants (fins, moyens et gros) ont été générés par
ordinateur. L’amplitude des crépitants fins a été définie à la limite du seuil
de perception audible. Les crépitants sont ensuite superposés à des sons
respiratoires réels. Cinq médecins ont participés à l’étude.
Les résultats montrent que les erreurs de détections les plus significatives dépendent des facteurs suivants:
- l’intensité du son respiratoire: on constate notamment que les respirations profondes masquent
d’avantage les crépitants que les respirations de faible intensité;
- le type de crépitants: les crépitants fins sont plus facilement reconnaissable car leur forme
d’onde différe d’avantage de celle des sons pulmonaires classiques;
- l’amplitude des crépitants.
L'étude conclue que la détection des crépitants est facilitée lorsque le patient respire lentement et
profondément, car cela génère des petits sons respiratoires. Ainsi, cette étude
permet d’appréhender les mesures acoustiques de sons respiratoires et de mieux
comprendre les aspects psycho-acoustiques de l’auscultation; ce qui
permettra d’augmenter la fiabilité et donc la valeur de ces examens médicaux.
De plus, sur base de cette étude, la validation des algorithmes de détection de crépitants pulmonaires ne devrait pas se reposer sur
l’auscultation comme unique référence.
4.2.2 Génération et propagation des crépitants et leurs relations avec la structure des poumons
[50] B. Suki, A.M Alencar, Z. Hantos, H.E Stanley, “Generation and
propagation of crackle sound and it’s relation to lung structure”, Bioengineering Conference, BED-Vol.50,ASME,
2001.0.
Cette l’étude confirme que les crépitants fournissent une information
importante quant à l’état des voies aériennes. Les informations contenues dans les propriétés
statistiques des crépitants, associées à une modélisation adaptée pourrait
permettre :
- la caractérisation de la structure des voies aériennes
- une estimation de la localisation de la fermeture des voies aériennes des
patients, à partir de mesures non invasives réalisées à l’ouverture des voies aériennes.
4.2.3 Crépitants: enregistrement, analyse et importance clinique
P.Piirila, A.R.A Sovijarvi, “Crackles:
recording, analysis and clinical significance”, European Respiratory
Journal, Serie Chest physical examination, 1995.
Il est généralement admis que
les crépitants sont générés lorsqu’une voie de conduction anormalement bouchée
s’ouvre durant l’inspiration ou se referme à la fin de l’expiration. Le timing
des crépitants dans les cycles respiratoires peut être évalué à l’aide d’un
pneumophonographe, leur durée à l’aide d’un analyseur de forme d'onde et leur hauteur à l’aide
d’une analyse spectrale. La durée, la hauteur et la forme d'onde des crépitants diffèrent
selon les désordres pulmonaires et reflètent différentes pathologies
physiologiques pulmonaires.
Le nombre de crépitants est
un indicateur possible de la sévérité d’une affection pulmonaire. Etant donné
que l’oreille humaine n’est pas capable de quantifier les crépitants, des
outils de comptage automatiques ont été développés.
Dans l’analyse du sonogramme,
les crépitants peuvent être distingués comme des peaks étroits à fréquence
élevée et de faible durée.
L’article décrit ensuite les
applications cliniques des crépitants. Ainsi, des crépitants sont détecté dans
les cas suivants:
- fibrose pulmonaire ( 2CD < 8ms, et l’intensité maximale de fréquence est de l’ordre de 200Hz)
- asbestoses (exposition prolongée à l'amiante)(durée des crépitants d’environ 10ms)
- bronchiectasies (ou bronchectasie ou dilatation des bronches (DDB); il s'agit d'une affection chronique,
le plus souvent acquise à la suite d'une maladie des bronches, du poumon ou de la plèvre.
Elle est caractérisée par une dilatation des bronches de petit et moyen calibre et s'accompagne souvent
d'une expectoration muco-purulente abondante, qui traduit l'infection surajoutée.) 2CD > 9ms, ils les crépitants
apparaissent plutôt tardivement dans le cycle inspiratoire et on un durée relativement longue par
rapport à la phase respiratoire)
- BPCO (source Wikipédia: La broncho-pneumopathie chronique obstructive, abrégée BPCO, est un groupe de maladies chroniques systémiques
d'origine respiratoire, atteignant les bronches. Au Québec, la maladie est appelée maladie pulmonaire obstructive chronique,
ou MPOC; parmi les causes de la maladie, on note le tabagisme, qui est la principale cause de la broncho-pneumopathie
chronique obstructive et est responsable de 80 % de ces dernières. Le tabagisme passif augmente également les risques
de développer la maladie. Un asthme chronique peut également évoluer vers une BPCO. La pollution atmosphérique joue un rôle certain.
Habitations chauffées au bois, dans certains cas d'installations vétustes. L'activité et l'environnement professionnel
jouent également leur rôle. Les industries chimique, pétrochimique, pharmaceutique, des solvants, des fabrications d'encres,
le travail en milieu/salle stérile - froide, humide et en air conditionné. Les patients atteints de BPCO peuvent
alors être relativement jeunes.
L'Organisation Mondiale de la Santé (OMS) estime à 2,7 millions le nombre de morts dus à la BPCO en 2000 dans le monde.
Pire, elle prévoit qu'en 2020, cette affection sera la troisième cause de mortalité par maladie dans le monde en raison
du tabagisme, notamment celui des femmes. En France, la BPCO concerne 3 à 4 millions de personnes, soit 6 à 8 % de la population
adulte. La BPCO est la 3e cause de mortalité en France. 100 000 personnes sont au stade de l'insuffisance respiratoire chronique.
16 000 en meurent chaque année (Source : Ministère de la Santé, juillet 2005). En 1993, 20 % des patients atteints de BPCO étaient
des femmes. Aujourd'hui, les femmes constituent 40 à 45 % des malades. Cela s'explique par le fait que les femmes sont
de plus en plus nombreuses à fumer. Actuellement, 30 % des Françaises fument.)
Les crépitants qui accompagnent la BPCO sont caractérisés par 2CD>9ms, ils débutent généralement tôt dans l’inspiration
et de terminent avant le milieu de l’inspiration)
- Troubles cardiaques (2CD>10ms)
- Pneumonie (2CD entre 9 et 11ms, ils apparaissent en milieu d’inspiration)
- Sarcoïdoses (Wikipédia: la sarcoïdose ou maladie de Besnier-Boeck-Schaumann (communément dénommée BBS) ou lymphogranulomatose
bénigne est une maladie inflammatoire systémique de cause inconnue, qui atteint préférentiellement les poumons, mais peut atteindre
n'importe quel autre organe. Généralement sans gravité, elle guérit spontanément sauf chez 20 % des malades, chez lesquels elle
provoque des complications respiratoires menaçantes, ce qui justifie un diagnostic précoce et un suivi régulier. Il n'existe pas à
ce jour de traitement spécifique et les indications pour débuter un traitement sont rares. Le risque de développer la maladie
semble augmenter en cas d'exposition à des insecticides ou une vie en milieu agricole.
4.2.4 Analyse des crépitants pour l’auscultation pulmonaire et comparaison avec les résultats de
tomographies informatiques hautes résolution (TIHR)
T.Kawamura,
T. Matsumoto, N. Tanaka, S. Kido, Z. Jiang, N. Matsunaga, “ Crackle analysis for chest
auscultation and comparison with high-resolution CT findings”, Radiation
medicine, Vol.21, N°6, 2003.
 L’objectif de l’étude est de
clarifier la corrélation entre les sons respiratoires et la détermination TIHR (tomographie
informatique haute résolution) de maladies pulmonaire. Deux paramètres, deux cycles,
et la largeur de la déflexion intiale des crépitants ont été induits par
l’analyse du signal temporel. Les résultats indiquent que
les deux paramètres des crépitants étaient significativement plus courts dans
le cas de patient atteint de pneumonie interstitielle que dans le groupe
témoin.
L’objectif de l’étude est de
clarifier la corrélation entre les sons respiratoires et la détermination TIHR (tomographie
informatique haute résolution) de maladies pulmonaire. Deux paramètres, deux cycles,
et la largeur de la déflexion intiale des crépitants ont été induits par
l’analyse du signal temporel. Les résultats indiquent que
les deux paramètres des crépitants étaient significativement plus courts dans
le cas de patient atteint de pneumonie interstitielle que dans le groupe
témoin.
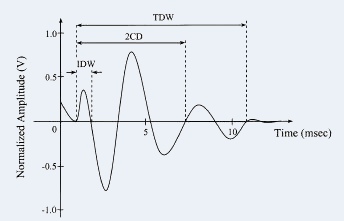
La figure à gauche illustre la largueur de déflexion initiale (IDW) et durée de deux cycle (2CD)
IDW est la durée du début du crépitant jusqu’à la première déflexion. 2CD représente la durée
du début du crépitant jusqu'au point
où la forme d’onde du crépitant à fait deux cycles complets.
4.2.5 Tri entre les crépitants et le murmure vésiculaire en utilisant une transformation en
ondelettes par paquets
M.Bahoura, X. Lu, « Separation of crackles from vesicular
sounds using wavelet packet transform”, Acoustics,
Speech and Signal Processing ICASSP 2006 Proceedings vol.2 pp.1076-1079,
2006.
Les sons anormaux peuvent être divisés en deux sous classes:
- les sons continus (stationnaires) : on peut citer les sibilants, les rhonchis,
- les sons discontinus (non stationnaires): on peut citer les crépitants fins et gros.
Le filtre proposé est basé sur une transformée en ondelette par paquets, et l’utilisation de deux filtres
qui sont définis dans le domaine fréquentiel et le domaine temporel. Ce filtre fourni des résultats plus fiables et efficaces que ses
rivaux; les résultats expérimentaux ont démontrés de très bonnes performances. De plus, la technique
proposée permet de mieux préserver les caractéristiques des signaux stationnaires (sons normaux et sibilants).
L’algorithme est un filtrage par ondelettes, basé sur le fait que les
pics explosifs dans le domaine temporel (crépitants) ont de grands
coefficients sur plusieurs niveaux d’ondelettes; au contraire les sons
vésiculaires ont des coefficients qui tendent vers zéro lorsque le rang
d’ondelette augmente. L’idée de base est de séparer les coefficients relatifs aux crépitants et ceux du mumure
vésiculaire, à l’aide d’un seuillage dans le domaine des ondelettes. La
WTST-NST est une méthode itérative basé sur un seuillage fort des coefficients
en ondelettes. La méthode WPST-NST réalise un double seuillage mais pas de
manière itérative.
4.2.6 Système automatique pour la détection et la classification des crépitants
M.Bahoura, X.Lu, “ An automatic system for crackles
detection and classification”, Canadian Conference on Electrical and
Computer Engineering, 2006.
L’article propose un système automatique de détection et de classification(fin/gros) des
crépitants. Le système proposé est précedé d’un filtre stationnaire-non
stationnaire basé sur la transformée en ondelettes par paquets (WPST-NST) qui
permet d’isoler les crépitants des sons vésiculaires. L’analyse des crépitants
est constituée de trois étapes principales:
>
- un filtre de suppression de bruit est appliqué pour supprimer le bruit
résiduel stationnaire dans un signal non stationnaire
- une nouvelle version de détection des crépitants, basée sur la
dimension fractale
- les crépitants détectés sont classifiés en catégories: fins, gros.
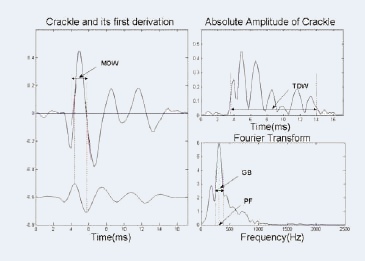
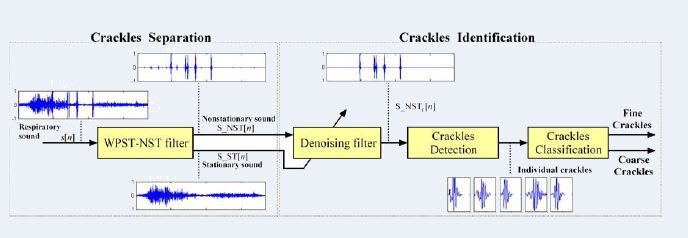
Schéma complet de du système d’analyse des crépitants
L’article fournit également les caractéristiques temps-fréquence des crépitants. Dans la table
ci-dessous, TDW représente la largueur de déflection totale, MDW représente la largeur de déflection maximale,
PF est le pic de fréquence, GB est la bande passante gaussienne. L’analyse temps-fréquence,
le modèle Prony et l’analyse en ondelettes sont testés et comparés.
La comparaison des résultats de différentes méthodes donne les résultats suivants:
| Méthodologie |
Paramètres |
Taux de classification correcte |
| Analyse temps-fréquence |
GBW, PF, TDW, MDW |
87,78% |
| Analyse temps-fréquence |
GBW, PF, MDW |
90,5% |
| Modélisation prony |
Paramètres du modèle de prony |
63,89% |
| Transformée en ondelettes |
Echelle de l’ondelette mère |
93,9% |
Acronymes:
WPST-NST: transformée en ondelettes par paquets
GBW: Gaussian band width
PF: peak frequency
TDW: total deflection width
MDM: maximal deflection width
Conclusion de la'article: les meilleurs résultats de
classification sont obtenus en utilisant l’analyse par ondelettes.
4.2.7 Modélisation des crépitants respiratoires
Y.Kahya,
C.Yilmaz, “ Modeling of respiratory crackles”,
Engineering in Medicine and Biology Society IEEE-EMBS vol.1 pp.632-634, 2000.
Article qui conclue que les représentations des paramètres de Prony indiquent une corrélation entre le type de pathologie,
l’occurrence des crépitants par rapport au volume pulmonaire et la fréquence de Prony.
4.2.8 Outil basée sur les ondelettes pour la détection des crépitants pulmonaires
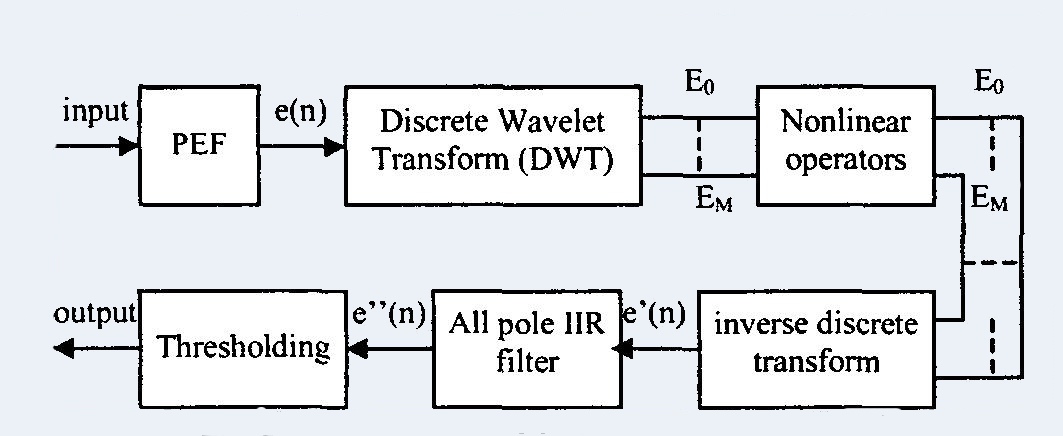
Y.Kayha,
S.Yerer, O.Cerid, “A Wavelet-based
instrument for detection of crackles in pulmonary sounds”, Engineering
in Medicine and Biology Society IEEE-EMBS vol.4 pp.3175-3178, 2001.
Cet article décrit un
système à base de DSP, séparant les crépitants des sons stationnaires pulmonaires et permettant
de quantifier les caractéristiques.
L’algorithme de détection est basé sur l’augmentation des phénomènes transitoires à l’aide d’un filtre
adaptatif et l’implémentation d’opérateurs ( non linéaires) aux compositions en ondelettes.
La figure représente le diagramme bloc de l’algorithme de détectionimplémenté avec DSP
4.2.9 Modélisation de crépitants pulmonaires en utilisant des réseaux d’ondelettes
M.Yeginerand,
Y.P Kahya, “Modeling of pulmonary
crackles using wavelet networks”, Engineering in Medicine and Biology
Society IEEE-EMBS pp.7560-7563, 2005.
Les crépitants débutent
généralement par une deflection forte, suivit d’une onde sinusoidale longue et
réduite. La durée d’un crépitant est inférieure à 20ms, et sa fréquence est
comprise entre 100 et 200Hz.
Cet article décrit l’utilisation de réseaux d’ondelettes pour modéliser les crépitants
pulmonaires. Les informations utiles sur
les crépitants incluent le début, et la date d’apparition du crépitant dans le
cycle respiratoire.
4.2.10 Système basé sur la logique floue pour la
séparation temps-réel des crépitants et du son vésiculaire
Y.Tolias,
L.Hadjileontiadis, S.Panas, “ A fuzzy
rule-based system for real-time separation of crackles from vesicular sounds”,
Engineering in Medicine and Biology Society Proceedings of the 19th
annual International Conference of IEEE vol.3 pp.1115-1118, 1997.
Les crépitants fins sont caractérisés par IDW=0,90ms, 2CD=6,0ms et sont excluvisement inspiratoires, alors que les gros crépitants sont
caractérisés par IDW=1,25ms, 2CD=9,50ms, ils sont généralement inspiratoires, mais peuvent également être expiratoires.
L’algorithme proposé s’intéresse
aux crépitants non stationnaires et à des règles floues afin de créer un filtre
stationnaire-non stationnaire flou (FST-NST).
Le filtre FST-NST est
appliqué à des sons provenant de trois bases de données. Les crépitants sont séparés par des sons vésiculaires.27 règles flous de type
« if-then » ont été utilisées.
Les résultats de la
séparation sont fiables, objectifs et de haute qualité étant donné que le
filtre FST-NST identifie automatiquement la localisation des crépitants dans le signal original.
4.2.11 Détection de sons pulmonaires explosifs et de sons
intestinaux par la moyenne de dimension fractale
L.Hadjileontiadis,
L.Rekanos, “ Detection of explosive lung
and bowel sounds by means of fractal dimension”, Signal Processing
Letters IEEE vol.10 pp.311-314, 2003.
 Les crépitants fins sont caractérisés, selon les articles, par «IDW=0,50ms, 2CD=3,3ms,
TDW=4ms» ou par «IDW=0,90ms, 2CD=6,0ms»;
Les crépitants fins sont caractérisés, selon les articles, par «IDW=0,50ms, 2CD=3,3ms,
TDW=4ms» ou par «IDW=0,90ms, 2CD=6,0ms»;
Les gros crépitants sont caractérisés quant à eux par «IDW=1,0ms, 2CD=5,1ms, TDW=6,7ms» ou
«IDW=1,25ms, 2CD=9,50ms» selon les auteurs.
Cet article présente une
méthode efficace de détection des sons pulmonaires explosifs (LS) (fins/gros
crépitants et squawks) ou des sons intestinaux (BS) dans les enregistrements
d’auscultation. La technique est basée sur l’analyse de la dimension fractale
des enregistrements.
Les résultats expérimentaux furent très concluants, même lors des variations de durée et amplitude du
signal. Un test a également démontré la robustesse au bruit, ce qui pourrait
indiquer l’utilisation potentielle de cette technique dans la pratique médicale
journalière.
4.3 Détection des sibilants
4.3.1 Analyse des sons respiratoires chez les jeunes enfants asthmatiques
I. Mazic, S. Sovilj, R. Magjarevic, “Analysis of respiratory sounds in
asthmatic infants”, Polytechnic of Dubrovnik, Measurement Science Review,
Vol.3, Sec.2, 2003.
 L’objectif de cette étude est
de valider un système de monitoring pour asthmatiques basé sur la détection des
sibilants dans les pneumophonogrammes.
L’objectif de cette étude est
de valider un système de monitoring pour asthmatiques basé sur la détection des
sibilants dans les pneumophonogrammes.
Un groupe constitué de 26 enfants, de 1 à 7 ans, asthmatiques a
été soumis à une auscultation « électronique » et un enregistrement
des sons respiratoires. L’objectif est de détecter la présence de sibilants et
de déterminer les paramètres du spectre respiratoire adaptés à détection
précoce des crises d’asthmes.
Les enregistrements ont été
réalisés à l’aide de deux types de transducteurs : des micros électrets
(plus sensibles) et des accéléromètres (plus isolé du bruit ambiant),
positionnés sur la trachée et sur la poitrine.
L’analyse a été réalisée à
l’aide de Matlab.
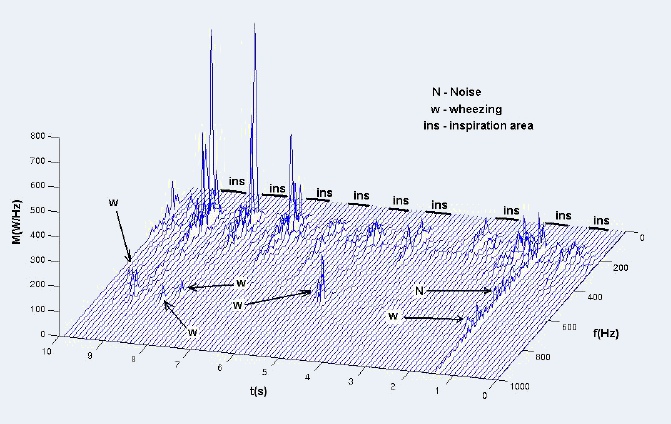
La figure à gauche représente le périodogramme, avec une fenêtre de
Hamming de 100ms. Des sibilants sont présents pendant la phase d’inspiration. Lorsque
l’on ajoute du bruit, les sibilants deviennent indétectables. Des sibilants ont été détecté
dans 70% chez les patients pendant la phase de crise asthmatique, et aucun
sibilant n’a été détecté lorsqu’aucune obstruction pulmonaire n’était présente.
A une époque où le
diagnostique à distance est en pleine expansion, notamment avec les spiromètre
qui sont communément utilisés par les patients adultes et considérés par les
cliniciens comme non utiles pour les enfants en bas âge, des méthodes plus
objectives pourraient être utilisées, notamment pour la détection automatique
des sibilants lors de respirations forcées. Néanmoins, suite aux résultats de
cette étude, il semblerait que cette méthode ne pourrait être utilisée que pour
les enfants de plus de 3 ans.
L’article fournit par ailleurs des résultats obtenus lors du monitoring d’enfant asthmatiques.
4.3.2 Détection de
sibilants pendant l’exhalation de force maximale chez des patients ayant les
voies aériennes obstruées
J.A Fiz, “Detection of wheezing
during maximal forced exhalation in patents with obstructed airways”, Chest,
Apr.2002.
Les sibilants sont des sons difficiles à percevoir et surtout à quantifier pendant une auscultation. C’est
pour remédier à cette difficulté que cette étude a été lancée. La population de patient
considérée est composée d’asthmatiques, de personnes atteintes de BPCO et de
personnes saines. La détection des sibilants
fut menée à l’aide d’un algorithme modifié de fréquence- temps spatial après
avoir appliqué une FFT.
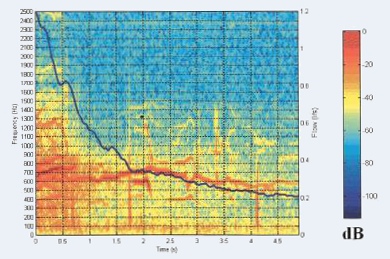 |
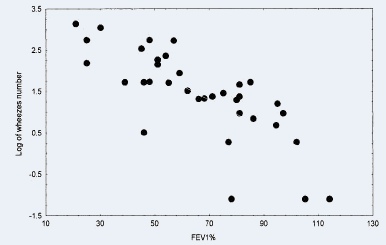 |
| Spectrogramme d'un patient atteint d'asthme, durant une expiration forcée;
les sibilants sont représentés par le trait rouge |
Relation entre le niveau d'obstruction (FEB%) et le nombe de sibilants
durant une manoeuvre forcée est linéaire pour tous les sujets |
Les résultats de l’étude
montrent que plus de sibilants ont été détectés dans les enregistrements des
patients ayant les voies aériennes obstruées que chez les patients sains. De
plus, les sibilants des personnes saines ont, en moyenne, une fréquence plus élevée que ceux des personnes
malades. Enfin, le nombre de sibilants, après inhalation de terbutaline, a été
plus fortement modifié chez les personnes malades que chez les sujets sains.
En conclusion, la méthode
utilisée permet d’identifier clairement et objectivement la présence d’une
pathologie obstructive. Cette technique pourrait par
conséquent être utilisée dès qu’une analyse objective est nécessaire, à savoir
aussi bien dans la pratique clinique que dans le domaine de la recherche.
4.3.3 Reconnaissance de sibilants basée sur un filtrage bilatéral 2D des spectrogrammes
BS. Lin, HD. Wu,
FC. C, SJ Chen, "Wheeze recognition
based on 2D bilateral filtering of spectrogram”,Biomedical
Engineering-Application, Basis& Communications , 18, PP. 128-137, June 2006.
Cet article décrit un système peu couteux et de haute performance pour la
reconnaissance de sibilants. Tout d’abord, les sons respiratoires sont
capturés, amplifiés et filtrés par un circuit analogique. Ils sont ensuite
numérisés à travers la carte son d’un ordinateur et enregistrés en accord avec
les standards «computerized respiratory sound analysis» (CORSA). L’algorithme
de détection des sibilants est basé sur le traitement du spectrogramme des sons
respiratoires. Les sons enregistrés sont par conséquent filtrés par un filtre
bilatéral 2D afin de préserver le lissage aux bords. Enfin, une détection de
contours est appliquée au résultat pour trouver les sibilants.
L’algorithme ne renvoie pas uniquement un diagnostic automatique, mais également, des données
traitées pour les médecins. Etant donnée la haute efficacité de ces
fonctions, ce système de détection de sibilants pourrait s’avérer intéressant
dans le domaine du monitoring clinique de l’asthme, et l’étude des mécanismes
physiologiques dans voies aériennes respiratoires.
4.3.4 Sibilants
N. Meslier, G.
Charbonneau, J-L Racineux « Wheezes », Chest, 1995.
Le monitoring continu des sibilants pourrait être un outil utile pour l’évaluation
de l’asthme nocturne et son traitement. L’analyse
et la quantification automatique de sibilants est habituellement basée sur
l’apparence spectrale. La quantification des sibilants utilise généralement les
techniques de FFT.
Les systèmes cliniques peuvent être très différents. Ils estiment la sévérité des
sibilants par leur durée(longueur) et leur intensité. D’un autre coté, la
caractérisation spectrale automatique des sibilants, qui dépend du traitement
du signal et des algorithmes utilisées, peut s’avérer moins sensible que
l’oreille humaine, ou peut être responsable de faux positifs.
Par ailleurs, il est nécessaire de standardiser l’analyse de sons
auscultatoires: points d’auscultation, type de capteurs, application et
filtrage, fréquence d’échantillonnage, technique de FFT, moyenne du
spectrogramme, utilisation de taux de
flux standards. Cette standardisation aidera au développement de critères de
diagnostiques pour l’identification de sibilants. Le projet européen, appelé
« computer respiratory sound analysis » (CORSA) a réuni une douzaine
d’équipes afin de proposer une telle standardisation. Les résultats étaient
attendus pour fin 1996.
Enfin, l’article décrit les conditions cliniques qui sont associées à la présence de
sibilants; les pathologies concernées sont:
- les infections telles que croup, toux aspirante, laryngite, trachéo-bronchite aigue,
- tumeurs laryngale ou trachéales,
- sténoses trachéales,
- sténoses laryngale émotionnelle,
- aspiration d’un corps étranger,
- compression des voies aériennes,
- asthme,
- BPCO,
- états bronchorrhée telles que les bronchites chroniques, fibroses cystiques, bronchiectasies,
- fibroses interstitiel, pneumonies hypersensibles,
- Œdème pulmonaire,
- expiration forcée chez les sujets sains.
4.3.5 Détection automatique de sibilants base sur la modélisation auditive
Y. Qiu, AR Whittaker, M Lucas, K Anderson, “Automatic wheeze detection based on
auditory modeling”, Proceedings of the Intitution of Mechanical
Engineers, Part H : Journal of Engineering in Medicine 219(3):pp. 219-227, 2005
Les tentatives préalables
de détection automatiques des sibilants ont été des succès partiel, ils ne
possédaient cependant pas une fiabilité suffisante pour être largement acceptés
comme un outil utile et utilisé. Cette
article décrit un nouvel algorithme basé sur la modélisation auditive, appelé
algorithme fddt ou « frequency and duration dependent threshold ».
Les paramètres de fréquence moyenne et durée de sibilants sont obtenus
automatiquement. Les sibilants détectés sont affichés sur le spectrogramme.
La notion de seuil
dépendant de la fréquence et de la durée a été introduite dans le nouvel
algorithme pour la détection de sibilants. Fddt diffère des précédents en
basant les seuils sur de la modélisation auditive. Ainsi, plutôt que d’utiliser
la puissance globale, on utilise ici uniquement l’énergie issue de la plage de
fréquence sélectionnée par les filtres auditif passe bande. Le choix de l’énergie au
lieu de la puissance a été fait suite aux résultats des études antérieures
indiquant qu’un seuil énergétique est plus adapté pour détecter les sons de
courtes durées (inférieur à 200ms)
Les méthodes précédentes de
détection des sibilants ont mis en évidence des paramètres caractéristiques des
sibilants tels que la fréquence, la durée, le nombre de sibilants, et une
description de leur évolution. Etant donné qu’il y a un manque de standards
validés dans les méthodes de détection des sibilants, certains résultats de
publications sont comparés avec l’avis d’un expert. Les difficultés
apparaissaient si le système informatique détecte des sibilants inaudibles à
l’oreille humaine, car il n’y a pas de méthode pratique pour valider leur
présence ou absence.
Les algorithmes de
détection des sibilants existants sont basés sur la définition d’un seuil au
dessus duquel les signaux de sibilants, détecté grâce à la présence de peaks
dans un domaine de fréquence, sont distinguables de sons pulmonaires normaux.
Ces seuils sont spécifiés selon des critère différents en fonction des articles
( un peak 15 fois supérieur à la puissance moyenne est un peak, un peak 3 fois
supérieur à la puissance de fond, des règles basées sur des paramètres
empiriques,…). Toutes ces études sont basées sur des seuils constants, basés
sur de mesures globales de puissance.
La détection automatique de sibilants amène deux problèmes:
- comment détecter des sibilants: dans un domaine de fréquence, il s’agit de trouver des peaks dans le spectre
- comment distinguer des sibilants: il s’agit de définir un seuil qui garantisse que le peak est bien un peak signal.
L’algorithme a été testé sur 36 sujets, dont 11 présentaient des sibilants. Les résultats indiquent une
augmentation de la fiabilité de la détection de sibilants par rapport aux
algorithmes existants.
4.3.6 Analyse des signaux acoustiques respiratoires:
contribution à la détection automatique des sibilants par paquets d’ondelettes
M. Bahoura, ;Thèse Doctorat Analyse des signaux
acoustiques respiratoires: contribution à la detection automatique des
sibilants par paquets d’ondelettes», Univ. Rouen, 1999.
Ce document décrit tout d’abord les caractéristiques acoustiques des sons
respiratoires. Nous n’allons pas les redétailler ici. La
chaîne de capture du son est ensuite détaillée ; elle comprend les
éléments suivants :
- Capture du son : Le positionnement du microphone est important; en effet la paroi de la poitrine agit comme un atténuateur et
un filtre passe bas,
- Amplification du signal,
- Filtrage et échantillonnage : on utilise un filtre passe bas, et généralement également un filtre passe haut
- Réduction du bruit cardiaque: les auteurs ont réussi à réduire ces
bruits de 50 à 80% à l’aide d’un filtre passe haut ou d’un filtre adaptatif
- Enregistrement du son
Une fois le signal enregistré, il s’agit de l’analyser. Pour cela, il existe différentes méthodes :
- l’analyse temporelle: phonopneumographie, représentation en temps étendu,…
- l’analyse fréquentielle: Le spectre des sons trachéaux s’étend
principalement de 60 à 600Hz pour l’inspiration et de 60 à 700Hz pour
l’expiration. On réalise une FFT à 4096 points. Il y a deux méthodes de représentation
principale : la méthode « chute d’eau » avec une représentation
du spectre en 3 dimensions (amplitude, fréquence, temps), et la méthode du
sonagramme, avec le temps sur l’axe des abscisses et la fréquence sur l’axe des
ordonnées, l’intensité est traduite par la couleur des points.
Par ailleurs, il existe des éléments, qualifiés de perturbateurs, pour l’analyse spectrale:
- la non standardisation des systèmes d’acquisition,
- le point de prise de son,
- le débit de ventilation,
- l’âge et la taille du patient
Les techniques d’analyse utilisées sont l’analyse de Fourier et la densité de
puissance spectrale. Les principaux paramètres du spectre sont: la
fréquence moyenne du spectre de puissance, la fréquence de la puissance
maximale, le nombre de pics dominants, le facteur de décroissance
exponentielle. Enfin, l’analyse temps-échelle et temps-fréquence est réalisée à
l’aide de transformée en ondelettes.
L’article s’intéresse également à la réduction de bruit. Elle peut être réalisé de deux
manières différentes: la réduction du bruit par filtrage adaptatif
(suppression du bruit blanc gaussien, du signal vocal, des erreurs de mesure),
la réduction du bruit par paquets d’ondelettes (méthode de Donoho, et une nouvelle méthode proposée dans ce
document).
Par ailleurs, cet article mentionne différents élément de l’état de l’art:
- Baugman et Loudon ont développé un algorithme pour évaluer la proportion du cycle
respiratoire occupé par le sibilant. Le critère utilisé pour la détection d’un
sibilant est la présence d’un pic aigu à une fréquence comprise entre 150 et
1000Hz, et dont l’intensité atteignait 3 fois au moins le bruit de fond
respiratoire.
- Fenton et al. ont étudié les sibilants chez les enfants et les adolescents asthmatiques
(10-16ans). Un sibilant a été défini par la présence de pics dont l’intensité
est 15 fois plus grande que l’intensité moyenne du spectre courant, et dont la
fréquence est supérieure à 200Hz.
- Charbonneau
et al. ont utilisé comme critère de détection d’un sibilant l’existence d’un
pic ayant une intensité supérieure à 75% de l’intensité maximale du spectre, et
dont la fréquence est supérieure à 350Hz.
- Un système
automatisé pour l’analyse et la quantification des sibilants a été développé
par Lens et al. Les sons sont enregistrés à la trachée. Le
système utilise un analyseur de Fourier et un micro-ordinateur, mais
l’algorithme spécifique d’identification et de quantification n’a pas été
mentionné. Ce système calcule la proportion de temps occupé par les sibilants.
- Un autre
système présenté par Qian utilise un micro-ordinateur pour surveiller les
sibilants produits par des asthmatiques durant leur sommeil. Les sons
respiratoires sont enregistrés sur la trachée à une fréquence d’échantillonage
de 5120Hz. Le spectre est divisé en trois bandes de fréquence 0-260Hz,
260-400Hz et 400-1680Hz. Pour chaque bande de fréquence, l’intensité maximale
et la fréquence correspondante sont calculées, ainsi que l’intensité moyenne du
spectre dans la bande. Le
système calcule le nombre de sibilants, la durée cumulée et sibilance, la
fréquence moyenne de tous les sibilants, le nombre d’épisodes de sibilants et
la proportion de la durée totale des sibilants sur la durée de
l’enregistrement.
Les difficultés rencontrées dans l’automatisation de la détection des sibilants
peuvent être surmontées par une analyse conjointe temps - fréquence. Le principe
est le suivant: la détection dans le domaine fréquentiel d’un pic
susceptible de correspondre à un sibilant sera suivie d’un second test dans le
domaine temporel pour confirmer les vrais sibilants et rejeter les faux.
Une nouvelle procédure de détection automatique des sibilants a été proposée, elle
est basée sur la décomposition par paquets d’ondelettes, en deux étapes,
comportant en premier lieu, une détection fréquentielle avec extraction des
sibilants, puis après transformation inverse et reconstruction du signal utile,
une détection temporelle permettant d’éliminer les fausses détections résultant
d’une superposition des domaines spectraux de certains sons normaux avec des
sibilants.
En fait, afin de caractériser le sibilant dans le domaine temporel, on peut
l’extraire du reste du son respiratoire. Pour cela, on réalise une transformée
inverse des coefficients du bloc contenant le sibilant. La qualité de cette
estimation dépend de la largueur de la bande de fréquence correspondant à ce
bloc, et par conséquent elle dépend de la fréquence d’échantillonnage et de la
profondeur de l’arbre de décomposition.
De plus, le test de détection temporel a été introduit dans le but de supprimer
les fausses détections, ou du moins de les réduires. Les critère de détection
temporelle doit tenir compte de l’évolution morphologique des sibilants pour
mieux différencier les vrais sibilants des faux. Apres plusieurs réalisation
pratiques, l’auteur a adopté le critère suivant: le rapport de la valeur moyenne
des amplitudes des sibilants reconstruits sur l’amplitude maximale doit être
supérieur à un certain seuil.
4.3.7 Application d’une transformée en ondelettes continue pour l’identification de sibilants
L.Hadjileontiadis, K.Panoulas,
T.Penzel, V.Gross, S.Panas, “On applying
continuous wavelet transform in wheeze analysis”, Engineering in Medicine and Biology Society EMBC 2004 Conference
Proceedings 26th annual Conference vol.2 pp.3832-3835, 2004.
La durée des sibilants est
supérieure à 100ms (mais inférieure à 250ms) , et la plage de fréquence
est comprise en 100 et 2500Hz, avec cependant un partie plus significative se
situe entre 100 et 1000Hz. Il est prouvé que
l’utilisation de transformée en ondelettes continues, combinée avec un seuil
dépendant de l’échelle, est un outil valable dans la détection des sibilants. L’analyse de sons
pulmonaires de patients présentant des sibilances indiquent des performances
prometteuses dans la détection et l’extraction des sibilants du bruit ambiant.
4.4 Divers
4.4.1 Analyse de sons respiratoires et de déglutition
“Respiratory and swallowing sound analysis”University of Manitoba, Biomedical Enginnering Lab.
L’objectif du projet est tout d’abord de détecter les phases d’inspiration et
d’expiration. La puissance spectrale des sons pulmonaires est supérieure
pendant la phase d’inspiration que pendant celle d’expiration ; on peut
donc utiliser cette information pour la détection de phases.
Le second point important concerne la suppression des sons cardiaques.
En effet, la majeure partie des composants des sons cardiaques sont situées entre
20 et 100Hz. La suppression des bruits cardiaques à l’aide d’un filtre passe
haut (à 70 ou 100Hz ) n’est pas une solution pertinente dans la mesure où la
plage concernée embarque des composantes énergétiques importantes du signal
pulmonaire.
Différentes méthodes ont par conséquent été testées: ondelettes, filtrage adaptatif
avec algorithme des moindres carrés récursifs, filtrage temps / fréquence et
reconstruction, estimation AR / MA en temps / fréquence avec des coefficients
d’ondelettes, analyse des composantes indépendantes, méthodes d’entropie. Parmi ces méthodes,
les meilleurs résultats ont été obtenus à l’aide du
filtrage adaptatif, du filtrage temps/fréquence et de l’estimation AR/MA. Le
filtrage temps/fréquence était la méthode la plus rapide.
4.4.2 Une boîte à outils logiciels pour l’analyse des sons respiratoires
G.A.Yi, “A software toolkit for
respiratory analysis”. Massachusetts institute of technology,2004.
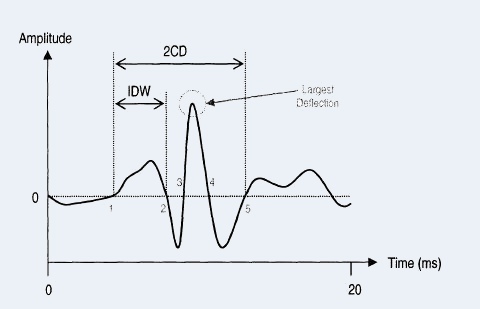 Une “boite à outils logiciels”, utilisant Matlab, a été créée
pour caractériser objectivement les sons pulmonaires. L’approche utilisée est
un traitement du signal et des calculs de FFT.
Une “boite à outils logiciels”, utilisant Matlab, a été créée
pour caractériser objectivement les sons pulmonaires. L’approche utilisée est
un traitement du signal et des calculs de FFT.
- cette boite à outils inclue la détection des phases de respiration inspiration / expiration
- elle utilise la caractérisation des fréquences des sons trachéaux, et est fondée sur des méthodes de
classifications statistiques. Le comptage du nombre de cycles (inspiration /
expiration) consiste à identifier les pics (c’est-à-dire les maximaux locaux), et les vallées
(c’est-à-dire les minimaux locaux). Par ailleurs, un point
important consiste à déterminer les débuts de respiration.
La détection des crépitants: leurs nombre,
durée, positionnement dans le temps. L’approche est fondée sur la forme d’onde
particulière que forme la courbe temporelle du signal lors de l’apparition d’un
crépitant.
La détection des sibilants : leur nombre,
positionnement dans le temps, la fréquence fondamentale, l’énergie (qui est un
pourcentage de l’énergie totale du signal). Les sibilants sont caractérisés par
un pic à une fréquence fondamentale comprise entre 100 et 1600Hz et d’une durée
supérieure à 50ms.
Il est également possible de rejouer les sons, et de
zoomer afin d’obtenir une meilleure visualisation.
4.4.3 Combiner réseau neuronal et algorithme génétique pour identifier les crépitants et les sibilants
I.
Guler, H. Polat,U.Ergun, “ Combining neural network and genetic algorithm
for prediction of lung sounds”, Journal of Medical Systems, Vol.29, 2004.
 Il s’agit d’une étude sur les réseaux de neurones et les algorithmes génétiques, afin d’aider à classifier
les sons pulmonaires. Afin de réaliser cette étude,
des sons pathologiques d’une durée de 15 à 20s ont été enregistrés. On a
sélectionné des cycles complets sur lesquels on a appliqué une PSD ( power
spectrum density) de 256.
Il s’agit d’une étude sur les réseaux de neurones et les algorithmes génétiques, afin d’aider à classifier
les sons pulmonaires. Afin de réaliser cette étude,
des sons pathologiques d’une durée de 15 à 20s ont été enregistrés. On a
sélectionné des cycles complets sur lesquels on a appliqué une PSD ( power
spectrum density) de 256.
Un perceptron
multicouche (MLP) du réseau de neurone a ensuite été utilisé pour prédire la
présence ou l’absence de bruits pathologiques (crépitants, sibilants). La
recherche des paramètres optimaux a été faite par une méthode d’apprentissage.
Un son est associé à plusieurs caractéristiques et un diagnostic.
129 caractéristiques spécifiques ont été recensée (PSD0,….PSD128). On prend
ensuite les différentes règles d’apprentissage afin d’associer les caractéristiques
au diagnostic.
Une approche hybride entre
algorithme génétique et réseau de neurones a également été étudiée.
L’algorithme génétique utilise la procédure de recherche du « survivant à
la fonction fittess » ; cette dernière est calculée en utilisant l’erreur
moyenne au carré. Les opérateurs génétiques sont la sélection, le croissement
et la mutation. Puis, la classification des
sons est réalisée en fonction des paramètres suivants : contient des
crépitants, contient des sibilants, sons pulmonaire normal.
Les résultats semblent
indiquer que l’approche hybride entre algorithme génétique et réseau de neurone
est plus performante que toute approche utilisant simplement les réseaux de
neurones. Cependant des travaux complémentaires sont nécessaires pour
déterminer quel modèle fourni la classification la plus précise lorsqu’elle est
utilisée en conjonction avec une autre.
4.4.4 Variations dépendantes du volume de sons pulmonaires régionaux, d’amplitude et de phase
H.Kiyokawa, H. Pasterkamp, “Volume-dependent variations of regional lung sound,
amplitude and phase”, Journal of Applied Technology, July 2006.
 La figure à gauche est un diagramme schématique d’un capteur localisant et
enregistrant les sons à la surface du thorax.
La figure à gauche est un diagramme schématique d’un capteur localisant et
enregistrant les sons à la surface du thorax.
Le plethysmographe est un instrument de mesure du
changement de volume dans un organe ou dans le corps.
Les mécanismes intégrés dans
les différences phases et amplitudes des sons pulmonaires, variant en fonction
du volume, sont complexes et nécessitent des explorations plus poussées avec
des modèles physiques. La visualisation des changements géométriques et de ventilation régionale dans les voies
aériennes pendant l’enregistrement de sons à de multiples sites à la surface du
thorax devrait être poursuivit, mais cela pose de réels défis techniques.
Cependant, la variation du volume d’air dans les sons respiratoires illustre un
diagnostic potentiel de l’état de la surface acoustique des poumons. Cette
constatation devrait être d’autant plus apparante avec l’avancée de la
compréhension de sons respiratoires.
4.4.5 Détection acoustique des conditions de respiration
M. Hussein, S. Richard, “Acoustic detection of respiratory
conditions”, patent US6443907, 2002
L’objectif est de déterminer si un patient souffre de conditions respiratoires anormales.
Pour cela, on réalise une exploration des voies aériennes en analysant la
propagation et la déformation d’ondes sonores injectées dans la bouche du
patient.
Les techniques de diagnostic analysent les ondes sonores ou les vibrations qui
interagissent avec les conditions de respiration du patient. Les ondes sonores
peuvent être émises par un haut parleur qui émet vers la bouche du patient, ou
par des percutions sur le thorax du patient.
En analysant les ondes sonores, le système calcule des ratios d’énergie, les
délais de latence du signal, ou les fréquences dominantes. Les résultats sont
ensuite comparés à des seuils de
références afin de fournir des indicateurs de sortie sur les conditions
respiratoires du patient.
4.4.6 Méhodes habituelles pour l’analyse informatique des sons respiratoires
J.E Earis, B.M.G Cheetham, “ Current methods for computerized
respiratory sound analysis”, ERS Journal, 2000
Il y a un intérêt croissant pour l’analyse
des sons respiratoires, en tant que mesure de physiologie régionale.
Plus de 60% des publications de ces 10 dernières années concernent les sons
provenant des voies aériennes hautes. De plus, il y avait des variations très
conséquentes dans la manière de traiter et d’analyser les sons. On en conclue
qu’il y a un réel besoin de développer des lignes directives pour
l’enregistrement, le traitement et l’analyse des sons respiratoires, de façon à
simplifier l’échange des données et de permettre une comparaison des résultats
entre les différentes équipes de recherches.
Cette étude montre qu’il y a des similitudes marquées dans les méthodes basiques
d’analyse des sons respiratoires. Cependant de grandes disparités persistent en
se qui concerne les détails de la capture du son et les techniques d’analyse.
Ces différences rendent les comparaisons des résultats entre les équipes de
recherches très difficiles.
Une description claire de la méthodologie est essentielle. De plus, cette étude
confirme la nécessité de développer des lignes de conduites pour
l’enregistrement, le traitement et l’analyse des sons respiratoires. Ce
développement permet un échange plus facile des données et une meilleure
comparaison des résultats entre les centres de recherche.
4.4.7 Caractérisiques des sons respiratoires et sons respiratoires imprévus
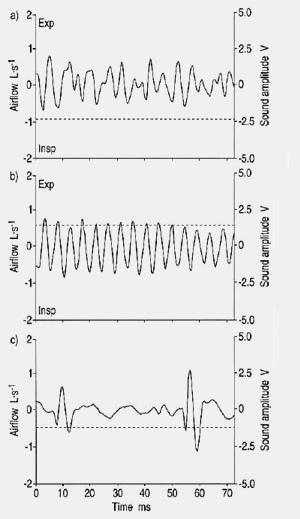
A.R.A Sovijarvi, L.P Malmberg, G.
Charbonneau, J. Vandershoot, “ Characteristics of breath sounds and
adventitious respiratory sounds”, ERS
Journal,2000.
Les sons respiratoires contiennent de précieuses informations sur la
physiologie et les pathologies des
poumons et des voies aériennes.
La fréquence spectrale et l’amplitude des sons (ie trachéaux ou pulmonaires sans
éléments anormaux tels que les sibilants ou crépitants) peut refléter la
dimension des voies aériennes et leurs modifications pathologiques (ie
obstruction des bronches).
Parmi
les sons pathologiques, on peut citer : les crépitants, les squawks, les
sibilants, les snores, et les stridors.
La figure ci-contre représente un exemple de pneumophonogramme des sons pulmonaires.
En a), on a l’enregistrement d’un sujet sain
En b), on observe un patient atteint d’asthme et présentant des sons avec des sibilants
Enfin, en c), on est en présence d’un patient atteint d’alvéolites avec des crépitants.
Les caractéristiques des crépitants, leur durée
dans le cycle respiratoire, et la forme de leur signal sont significativement
différents dans les désordres pulmonaires.
Enfin, les sibilants peuvent présenter des composantes acoustiques indiquant, non
seulement la présence d’anormalités dans
le système respiratoire, mais également la sévérité et la localisation des
obstructions dans voies aériennes les plus fréquemment rencontrées dans
l’asthme et les sténoses respiratoires.
En conclusion, il existe une large variété de sons respiratoires caractéristiques,
qui peuvent être typiques d’une pathologie.
4.4.8 Techniques de base dans l’analyse de sons respiratoires
G. Charbonneau,
E. Ademovic, B.M.G Cheetham, L.P Malmberg, J. Vanderschoot, A.R.A Sovijarvi, “Basic
techniques for respiratory sound analysis”, ERS Journals, 2000.
L’objectif de cet article est de fournir des recommandations concernant les techniques
d’analyse de base des sons respiratoires.
Résumé des recommandations étudiées dans l’article:
| |
Méthode |
Fonctions |
Présentation des résultats |
| Sons respiratoires |
Périodogrammes, modèles autorégressifs |
Pentes spectrales, fréquences quartile, analyse de bande octave |
Affichage de PSD, tables des paramètres |
| Crépitants |
Analyse temporelle |
Paramètres temporels (IDW, 2CD, LDW), nombre de crépitants et temporisation |
Affichage temporel, table des paramètres |
| Sibilants |
Périodogrammes, STFT |
Localisation des pics de fréquence, durée et temporisation des sibilants, histogramme des
épisodes sibiliques, fréquence moyenne, balance entre les sibilants inspiratoire et expiratoires |
Affichage de PSD , tables des paramètres, sonogramme |
| SRonflements |
Analyse temporelle, Périodorgrammes |
Amplitude dans le domaine temporel, localisation majoritaire des peaks, et fréquence d’énergie |
Affichage de PSD , tables des paramètres, niveau de pression sonore, sonogramme |
| Stridors |
Périodorgrammes,STFT, modèles autorégressifs |
Localisation des pics, durée des évenèments, nombre et localisation des peaks de haute fréquence |
Affichage de PSD, tables des paramètres, sonogramme |
PSD: densité de puissance spectrale
IDW: largeur de déflexion initiale
2CD: deux durées de cycle
IDW: largeur de déflexion maximale
STFT: short-time transformée de Fourier
 |
 |
| crépitant dans le domaine temporel |
estimation de la puissance spectrale d’un crépitant
avec la technique du périodogramme |
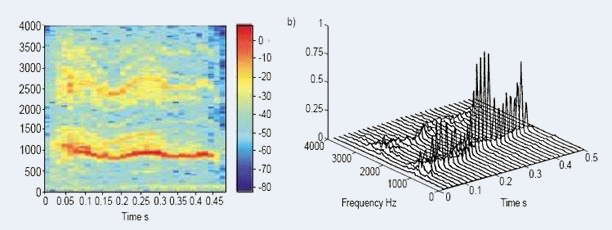 |
|
| analyse d’un stridor. A) spectrogramme. B) cascade |
|
4.5 Validation objective des outils d’analyse
4.5.1 Validité et fiabilité d’une analyse acoustique de sons respiratoires chez les enfants en bas âge
H.E Elphick, G.A Lancaster, A. Solis, A. Majumdar, R. Gupta, R.L Smyth, “ Validity and reliability of acoustic
analysis of respiratory sounds in infants”, Bmjjounals.com, 2006.
L’objectif est d’étudier la validité et la fiabilité d’une analyse
acoustique des sons respiratoires chez les enfants en bas âges afin de détecter des
bruits anormaux.
Les méthodes utilisées sont
la comparaison prospective, en aveugle, d’une analyse acoustique et d’un examen
au stéthoscope. La validité et la fiabilité ont été déterminées en calculant le
degré de concordance en utilisant « k statistique » avec des
intervalles de confiance de 95%. L’étude comporte une centaine de patients.
Les signaux analysés ont tout d’abord été amplifiés et filtrés. L’analyse comprend une FFT, un
affichage de la frorme d'onde, du spectrogramme et du sonogramme, l’identification de
crépitants, sibilants et rattles.
Pour ce qui est des analyses « classiques » au stéthoscope, les définitions des différents sons
respiratoires ont été harmonisées avant de commencer l’étude.
Les résultats de l’analyse
d’une centaine de sons ont montré que la concordance entre un examen au
stéthoscope et un analyse acoustique était faible en ce qui concerne les
sibilants et les rattles, mais exacte pour ce qui est des crépitants.
Il ressort également
de cette étude que le stéthoscope est peu fiable pour évaluer les sons
respiratoires des enfants en bas âges. Ce résultat a d’importantes implications
en ce qui concerne l’utilisation de cet outil pour le diagnostic de pathologies
pulmonaires chez les enfants en bas âge. De plus, étant donné le peu de
fiabilité du stéthoscope, la validité des analyses acoustiques ne peut pas être
démontrée; cependant, il est possible de classifier aisément les sons. En
ce qui concerne l’analyse acoustique de sons, les méthodes d’apprentissage et
le développement de modèles devraient améliorer la fiabilité de façon à pouvoir
être, à terme, utilisés dans la pratique clinique.
4.5.2 Quand un sibilant n’est pas un sibilant: analyse acoustique de sons respiratoires d’enfants en bas âge
H.E
Elphick, S. Ritson, H. Rodgers, M.L Everard, “ When a wheeze is not a
wheeze: acoustic analysis of breath sounds in infants”, European
Respiratory Journal, 2000.
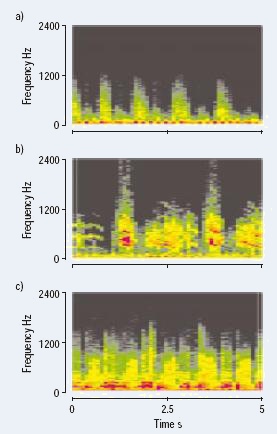
Les sons respiratoires de 15
enfants en bas âge ont été enregistrés : 8 présentant des sibilants et 7
des ruttles. Le signal a été recueilli à l’aide de petits accéléromètres
piézoélectriques et l’information a été ramenée au cycle respiratoire de façon
à obtenir une plethysmographie à induction. Les signaux acoustiques ont ensuite
été analysés à l’aide d’une FFT. Le signal a été filtré par un filtre de
Butterworth passe bande de 50Hz (pour atténuer les bruits cardiaques) et
2500khz (pour éviter l’aliasing)
Waveform & sonogramme
a)enregistrement normal,
b) sibilants avec modèle sinusoïdal,
c) ruttles, avec modèle non sinusoïdal et irrégulier
Les propriétés acoustiques
des deux bruits ont montré de fortes différences ; les sibilants
classiques sont caractérisés par une forme d’onde sinusoïdale, avec un ou
plusieurs peak distinct dans l’affichage de puissance spectrale ; les
ruttles au contraire, présentent une
forme d’onde irrégulière, avec des peaks diffus et qui augmentent avec
l’intensité du son, à une fréquence inférieure à 600Hz
En conclusion, il est
important pour les cliniciens et épidémiologistes de reconnaître que les
caractéristiques de marqueurs pulmonaires pour la petite enfance sont
différents de celles de marqueurs des autres tranches d’âges.
5 Représentation visuelle des sons auscultatoires
5.1 Image acoustique des poumons humains
M. Kompis, H. Pasterkamp, G.R Wodicka, “Acoustic
imaging of the human chest“, Chest-The cardiopulmonary and critical care journal, 2006.
 L’étude propose un système d’imagerie utilisant simultanément plusieurs capteurs de sons thoraciques. La
figure à gauche illustre une reconstruction à partir de 8 microphones.
L’étude propose un système d’imagerie utilisant simultanément plusieurs capteurs de sons thoraciques. La
figure à gauche illustre une reconstruction à partir de 8 microphones.
Des simulations sur ordinateurs et des enregistrements sur des modèles du thorax
humain à base de gélatine ont été utilisés pour évaluer le système in vitro. Des
représentations spatiales des sons thoraciques ont été réalisées à partir
d’enregistrements avec 8 et 16 microphones sur 5 sujets afin d’évaluer le système
in vivo. Le placement des microphones est important pour une bonne analyse.
Il existe différents algorithmes pour traiter des signaux provenant de plusieurs microphones, telles
que l’holographie acoustique. Cependant, ces méthodes ne peuvent pas être
utilisées directement dans les cas de l’imagerie des sons thoraciques. Un
nouvel algorithme fut donc développé; cet algorithme est basé sur le calcul d’un
tableau de données 3 dimensions, et la représentation graphique de ce tableau.
Les résultats des études in vitro indiquent que les sources sonores peuvent être dessinées à
2cm à l’intérieur du thorax, et que l’algorithme est raisonnablement robuste au
changement de vitesse du sons.
Les images des
enregistrements des volontaires indiquent divers modèles pour les sons
inspiratoires, expiratoires, cardiaques.
Les résultats obtenus montrent une bonne fidélité de l’algorithme par rapport aux simulations
informatiques ou au modèle de gélatine. Cependant, le thorax humain est une
structure très hétérogène avec des différences importantes d’un individu à un
autre (poumons, muscles, graisse). On peut donc s’attendre à une moins grande
fiabilité des résultats.
Par ailleurs, les tests ont mis en valeur des modèles similaires chez les différents sujets durant les
phases d’inspiration et d’expiration. En effet, les images renforcent le
concept selon lequel les sons inspiratoires sont principalement produits par
les zones périphériques des poumons, alors que les sons expiratoires sont
générés dans les régions plus centrales.
Par ailleurs, les images acoustiques des sujets atteints de pathologies pulmonaires diffèrent fondamentalement
de celles de sujets sains; la localisation des sons demeure également anormale.
En conclusion, l’imagerie acoustique, est une méthode
dynamique, qui offre des nouvelles perspectives pour explorer les propriétés
acoustiques du système respiratoire et qui pourrait ainsi dévoiler des
propriétés structurelles et fonctionnelles à des fins diagnostics.
5.2 Présentation multimédia des sons pulmonaires pour l’aide à l’apprentissage pour les étudiants en médecine
P. Sestini, E. Renzoni, M. Rossi, V. Beltrami, M. Vagliasindi, “Multimedia
presentation of lung sounds as learning aid for medical students”, European
Respiratory Journal, 1995.
Lors de l’étude 48 étudiants en médecine ont été suivi: la moitié a suivi un enseignement de
l’auscultation multimédia, l’autre moitié, un enseignement classique.
Aucune différence dans l’inexactitude des scores n’a été observée entre les deux groupes lors du test
préliminaire. Cependant, suite à l’intervention (cours d’auscultation
multimédia ou classique), le taux d’erreur des étudiants ayant suivi le
séminaire multimédia était significativement plus faible que celui du groupe témoin.
Les résultats ont confirmé qu’une grande majorité des étudiants ont trouvé qu’une association entre signal
acoustique et image visuelle était utile pour l’apprentissage et la compréhension des sons pulmonaires.
On peut donc conclure que la représentation multimédia des sons pulmonaires améliore l’apprentissage à des
étudiants en médicine inexpérimentés.
Ces résultats, promus par le
Dr. Kehayoff, avaient été intégrés dans le projet
ASAP; en effet, la finalité du projet était la création
d'une école de l'auscultation, avec une infrastructure multimédia créée et hébergée par l'
IRCAD.
Les résultats des études menées par l'équipe du projet ASAP ont ensuite été décrits dans une
publication qui reprend ce qui a été décrit ici. Des étudiants du deuxième cycle des études médicales
au CHRU de Strasbourg ont établi des diagnostics pour une auscultation
pulmonaire et pour une auscultation cardiaque, avant toute action pédagogique, puis après 28 jours d'une formation classique
et 28 jours de formation, en utilisant des moyens multimédia (sons et visualisation des sons). L'article mentionné indique les
résultats suivants:
| |
J0, avant toute action pédagogique |
J28, sans les outils de visualisation |
J28, avec les outils de visualisation |
Pourcentage de bons diagnostics
pour la totalité des sons |
45 % (136) |
64 % (191) |
80% (239) |
Pourcentage de bons diagnostics
pour les sons ou bruits respiratoires |
51 % (76) |
61 % (92) |
70% (105) |
Pourcentage de bons diagnostics
pour les sons ou bruits cardiaques |
40 % (60) |
66 % (99) |
89% (135) |
L'apport de la visualisation simultanée du phonogramme et du spectrogramme est indéniable, notamment en auscultation
cardiaque, et confirme les résultats des études menées en particulier par Alcatel dans le cadre des projets ICARE,
STETAU et ASAP.
5.3 Analyse par ondelettes de sons pulmonaires
“ Wavelet analysis of lung sounds”, www.uinet.or.jp
Cet article présente une représentation en ondelettes de différents sons pulmonaires
  |
les 2 figures à gauche représentent respectivement un son vésiculaire normal,
suivi d’une représentation de sibilants |
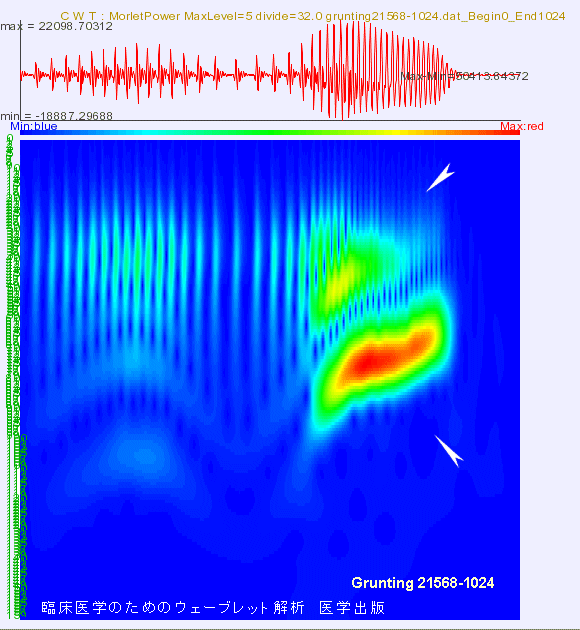 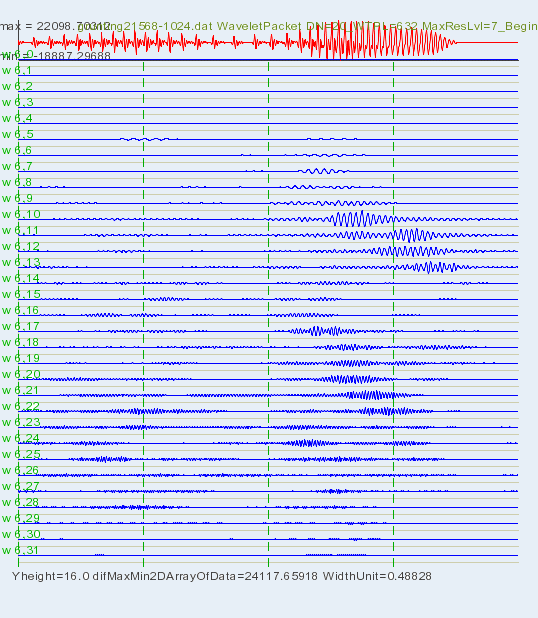 |
A gauche, une représentation de geignement expiratoire de deux manières
distinctes |
6 Expérimentations cliniques
6.1 Efficacité de l’inhalation de stéroïdes chez les sujets non diagnostiqués et à risque élevé de
BPCO : résultats de la détection, intervention, monitoring de BPCO et
asthme
M. Albers, “ Efficacy of inhaled steroids in undiagnosed subjects at high risk for COPD: results of the
detection, intervention, and monitoring of COPD and asthma”, Chest, Dec.2004.
Il est préconisé de commencer les traitements pour la BPCO aussi tôt que possible, d’où l’intérêt d’un diagnostic précoce.
Les sujets faisant partie de l’étude sont des personnes ayant montré un rapide déclin des fonctions
respiratoires et chez qui on n’avait jamais diagnostiqué d’asthme ou de BPCO.
L’étude a été réalisée sur 2 ans, aléatoire et en double aveugle, avec du fluticasone propionate et un placebo.
Les résultats après 31 mois, on montré qu’il n’y avait pas de différence statistique entre le groupe témoin
et le groupe d’intervention. Statistiquement, aucune différence de symptômes,
de qualité de vie, d’exacerbation, n’a été constatée, même si les tendances
allaient en faveur du traitement.
En conclusion, il n’y a pas d’indications particulières pour commencer précocement
un traitement à base de corticoïdes inhalés afin de modifier la rapidité de
déclin des fonctions respiratoires, des symptômes ou de la qualité de vie.
6.2 Monitoring des sibilants chez les enfants pour l’évaluation de l’asthme nocturne et la réponse à la thérapie
L. Bentur, R. Beck, M. Shinawi, T. Naveh, N. Gavriely,
“ Wheeze monitoring in children for assessment of nocturnal asthma and
response to therapy”, European Respiratory Journal, 2003.
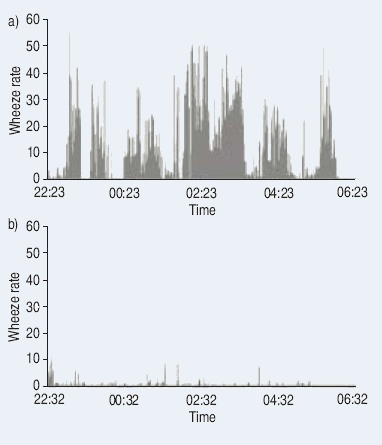 Les sons pulmonaires d’enfants asthmatiques ont été enregistrés pendant la nuit via un système de
détection automatique des sibilants (PulmoTrack©).
Les sons pulmonaires d’enfants asthmatiques ont été enregistrés pendant la nuit via un système de
détection automatique des sibilants (PulmoTrack©).
Toutes les 30s, le système calcule le pourcentage de sibilants dans un cycle respiratoire et un indice de sibilance nocturne (NWI) est
calculé pour la nuit totale.
Les signaux acoustiques ont été obtenus à l’aide de 5 capteurs piézoélectriques phonopneumographes, placés
sur la trachée et sur le torse.
Les capteurs étaient connectés à PulmoTrack® qui convertit le signal analogique en signal numérique
Les résultats ont été comparés avec ceux des indices spirométriques (volume expiratoire forcé en une seconde, FEV1,
capacité vitale forcée), de la réactivité bronchique et des scores
symptomatiques journaliers qui ont été déterminés en parallèle à cette étude.
La valeur du NWI avant le traitement était de 814+-898, elle tombe à 318+-199 après seulement 2 jours, et
à 137+-101 6 semaines après le traitement.
La figure à gauche représente l'activité des sibilants d’un enfant asthmatique.
a) avant le traitement,
b) 2 jours après le début du traitement.
Chaque barre représente le % cumulé de sibilants sur les différents canaux.
Le monitoring des sibilants fournit de manière non invasive une information quantitative sur l’étendue de
sibilants nocturnes chez les enfants. Cette information se corrèle bien avec
les indices conventionnels de l’activité asthmatique et peut s’inscrire dans un
traitement efficace.
7 Perspectives futures pour la recherche dans le domaine des sons respiratoires
J.E Earis, B.M.G Cheetham, “Future perspectives for respiratory sound research”, ERS Journal, 2000.
Cet article fournit quelques perspectives indiquant comment l’analyse moderne des signaux pourrait être
utilisée dans le milieu clinique. Les applications, y compris
l’évaluation du diagnostic, le monitoring et l’échange de données par internet
sont considérables. Aujourd’hui, le facteur limitant n’est plus la puissance,
la capacité de stockage ou la rapidité des ordinateurs (oui, bon, l'article a été publié en 2000); les futurs
développements et traitement devraient exploiter ces techniques pour réaliser les progrès futurs.
Les applications cliniques sont variées; on peut citer:
- le diagnostic fondé sur les sons respiratoires (leurs amplitudes, fréquences spectrales)
- le diagnostic fondé sur les sons pulmonaires pathologiques (crépitants, sibilants)
Comparés aux stéthoscopes
acoustiques multifonctions, les ordinateurs équipés d’un système d’acquisition
du son offrent des résultats quantitatifs sous forme graphique, un stockage
longue durée, des communications instantanées et de nombreuses autres
fonctionnalités. Les inconvénients tels que l’augmentation du coût, et la
taille physique des équipements sont compensés par la réduction des coûts des
ordinateurs portables et des téléphones mobiles.
Des études plus poussées
devraient être menées pour déterminer l’utilisabilité de PC grand public tels
que ceux installés chez la majorité des médecins.
Des avantages encore plus
importants pourraient être trouvés dans l’utilisation de ces techniques pour
l’examens des enfants et nourrissons qui sont généralement peu coopératif avec
les techniques standards.
L’analyse informatique est
la suite idéale pour le monitorage longue durée des patients à l’hôpital ou à
domicile. Cela pourrait également être une solution utile pour les pays en voie
de développement ou les communautés reculées.
Les aires de recherches qui
sont exploitable rapidement sont probablement les problèmes liés aux voies
aériennes hautes pour les patient atteintes d’apnée du sommeil, de snoring
aigu, de toux et le monitoring des sibilants.
Une autre perspective
intéressante est liée à la miniaturisation des appareils portables capables de
capturer à la fois des sons et des flux d’air, et qui implémentent des
fonctionnalités d’analyses utiles pour le milieu médical. De plus, si
nécessaire, ces appareils pourront communiquer (via téléphone mobile) les
données à un centre spécialisé dans un hôpital local.
Tout ceci pourrait être un produit grand public présenté comme un
« stéthoscope informatique » multi fonctions, qui pourrait, de plus,
remplacer le stéthoscope acoustique classique des médecins et ainsi devenir
leur futur outil classique.
Bon, je suis d'accord avec vous, c'et resté au domaine académique
8 Les sites pertinents
Télé-consultation
[TC1] http://www.senat.fr/rap/r04-370-1/r04-370-16.html
Télé-auscultation - Stéthoscopes existants :
[CAR1]
http://www.hc-sc.gc.ca/hcs-sss/pubs/chipp-ppics/2004-temiscamingue/appx-annx_e.html
[CAR2] http://www.cardionics.com/telemedicine/
[ROB1] http://echangeurbn.blogs.com/le_blog_de_lchangeur_bass/cat3579311/index.html
[AND1] http://web.crim.ca/oxygene/pages/accueil-salle-de-presse.epl?mode=read&id=2519
[JAB] Jabes http://www.rdsm.fr/stethoscope/jabes.html
[STE] Stethoflux http://www.odvi.com/
[ZAR] Zargis http://medgadget.com/archives/2006/09/cardioscan.html
[BIO] Biosignetics http://www.bsignetics.com/products.htm
[WEL] WelchAllyn http://www.welchallyn.com/medical/
[LIT] 3M Littmann http://solutions.3m.com/wps/portal/3M/en_WW/global-littmann/home/
[STG] Stethographics http://www.stethographics.com/
Algorithmes d’analyse et de traitement :
"Wavelet analysis of lung sounds”, www.uinet.or.jp
"Lung sound detection and method”www.freepatentonline.com, United States Patent 5165417
“Device for analysing auscultation sounds, in particular respiratory sounds”, 2004, patent US6699204
ANNEXE
Article 33 du code de déontologie médicale effectué par le Conseil national de l'Ordre des médecins:
« Le médecin
doit toujours élaborer son diagnostic avec le plus grand soin, en y consacrant
le temps nécessaire, en s'aidant dans toute la mesure du possible des méthodes
scientifiques les mieux adaptées et, s'il y a lieu, de concours appropriés.
La démarche
diagnostique est la première étape de toute prise en charge d'un patient.
Certaines constatations initiales, consciencieusement consignées, permettent à
elles seules d'affirmer ou d'orienter le diagnostic étiologique. C'est donc un
temps important dont la qualité conditionne toute la démarche du médecin et
souvent de ceux qui y contribueront.
Depuis
l'avènement de la méthode anatomo-clinique (Morgagni, Bichat, Laennec), une
"médecine de diagnostic" s'est imposée contre la "médecine des
symptômes" qui consistait à indiquer un remède en regard d'un symptôme
sans trop savoir ce que l'on soignait. Le diagnostic de Laennec était celui de la lésion. Avec
l'évolution scientifique, il s'agit aussi du diagnostic d'une perturbation
physiopathologique ou biologique.
La médecine
demande que l'on reconnaisse la nature et l'origine du mal, pour le soigner
d'une manière adéquate. Cela est particulièrement souhaitable pour les cas
graves, mais, parfois, dans l'immédiat, on ne peut faire que le diagnostic d'un
état, ce qui justifie momentanément la mise en oeuvre d'un traitement seulement
symptomatique. Il en va ainsi notamment en cas de défaillance vitale pour
laquelle un traitement d'urgence peut être salvateur ; le diagnostic des
lésions ou de l'affection causale est remis à plus tard par nécessité ;
l'étape initiale que représente la démarche diagnostique est différée par la
hiérarchie des problèmes à résoudre.
Le diagnostic est
parfois difficile ; même à l'époque actuelle les médecins les plus expérimentés
peuvent être embarrassés. L'hésitation dans le diagnostic, l'absence de
diagnostic initial ou l'erreur ne sont pas répréhensibles si l'examen a été
bien fait et la réflexion convenable. Le médecin n'est pas non plus
répréhensible s'il est obligé de donner, dans l'incertitude où il se trouve,
une thérapeutique d'attente.
Ce qui constitue
une faute c'est de ne pas chercher à faire le diagnostic, avec tout le soin
nécessaire, de rester dans le vague en confiant au hasard les suites, de
prescrire un traitement standard sans discrimination, de ne pas adapter un
protocole diagnostique ou thérapeutique aux circonstances et à la situation
personnelle du patient à qui on l'applique. Un interrogatoire minutieux, comme
la prise en compte des constatations antérieures, peut être d'un secours
important au cours de cette étape initiale de la prise en charge du patient.
Le recours aux
investigations et examens complémentaires de toute nature ne doit pas être
retardé dans la mesure où ils sont nécessaires et logiquement orientés. Ceux-ci
ne peuvent pas être codifiés. Cet article recommande bien : "les méthodes
scientifiques les mieux adaptées" selon les cas. Les examens inutiles
doivent être évités aux patients, de même que les examens dangereux ou pénibles
s'ils ne sont pas indispensables au diagnostic. Il en est de même pour les
examens redondants. Un "acharnement diagnostique" est louable en
principe, mais déraisonnable s'il a pour mobile la curiosité scientifique, ou
si le patient ne bénéficie pas des conséquences auxquelles il conduit,
notamment si l'aboutissement est seulement un traitement palliatif ne modifiant
pas le pronostic.
Tout examen
entraînant une sujétion, des contraintes ou des désagréments pour le patient,
son opportunité doit être discutée préalablement à la décision, en évaluant
bien le bénéfice qu'on peut en attendre au regard des contraintes qu'on impose,
de ce fait, au patient.
Si le médecin est
embarrassé pour établir un diagnostic, il doit faire appel à un consultant, à
un spécialiste, ou prescrire la mise en observation du malade. C'est une règle
de déontologie qui, dès l'Antiquité, était suggérée au médecin. Cet appel
implique que le médecin choisisse soigneusement, et en vertu de leurs seules
compétences, les confrères auxquels il présentera ou adressera son patient,
avec l'accord de celui-ci, et cela à l'exclusion de toute considération
étrangère à l'intérêt du patient dans la situation donnée.
La télématique est un moyen
nouveau de faire appel à un consultant, plus ou moins éloigné, dont la
compétence est requise dans une situation particulière. Cette pratique >soulève des
difficultés d'application déontologique. Il ne s'agit
pas seulement de l'envoi de données à distance, pour interprétation par des
experts dans le cadre du télédiagnostic ou d'aide à la décision, mais aussi des
nouvelles possibilités de téléconsultation et de téléassistance, dès lors que
le patient, pour des raisons d'éloignement ou d'isolement, ne peut bénéficier
de l'intervention d'un médecin. Les moyens modernes de communication
(téléphone, liaison radio...) peuvent, dans une telle situation, permettre une
certaine prise en charge médicale ... »




